aus dem Paracelsus Magazin: Ausgabe 5/2014
Umweltbelastungen durch toxische Metalle
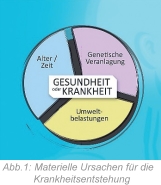 Vom materiellen Standpunkt aus betrachtet, gibt es drei Faktoren, die darüber entscheiden, ob ein Mensch gesund oder krank ist: die genetische Veranlagung, das Lebensalter und die Umwelteinflüsse (Abb.1). Die Medizin kann die Genetik und das Lebensalter nicht beeinflussen. Ist man also an einer an den Ursachen orientierten Medizin interessiert, so kommt man nicht umhin, sich mit dem Einfluss der Umweltbelastungen auf den menschlichen Körper zu beschäftigen. Hat man sich erst einmal darauf eingelassen, dann ist dies ein sehr interessantes Fachgebiet, das zudem in der Regel gut wissenschaftlich fundiert ist.
Vom materiellen Standpunkt aus betrachtet, gibt es drei Faktoren, die darüber entscheiden, ob ein Mensch gesund oder krank ist: die genetische Veranlagung, das Lebensalter und die Umwelteinflüsse (Abb.1). Die Medizin kann die Genetik und das Lebensalter nicht beeinflussen. Ist man also an einer an den Ursachen orientierten Medizin interessiert, so kommt man nicht umhin, sich mit dem Einfluss der Umweltbelastungen auf den menschlichen Körper zu beschäftigen. Hat man sich erst einmal darauf eingelassen, dann ist dies ein sehr interessantes Fachgebiet, das zudem in der Regel gut wissenschaftlich fundiert ist.
 Die Frage, welche Umweltschadstoffe aus dem Mix von Zigtausend Substanzen am gefährlichsten sind, wird in wiederholt aktualisierten Prioritätenlisten von der amerikanischen Agency for Toxic Substances and Disease Registry (ATSDR) und der Environmental Protection Agency (EPA) beantwortet. Auf dieser Liste belegt Platz 1 der schädlichsten Substanzen das Halbmetall Arsen, gefolgt von den Schwermetallen Blei und Quecksilber. Auf weiteren Plätzen folgen Cadmium, Nickel, Chrom, Kupfer, Palladium, Silber und weitere, teilweise auch radioaktive, Metalle. Das sagt aus, dass die Exposition gegenüber potenziell toxischen Metallen zum täglichen Leben gehört und Anlass für viele Krankheiten bieten kann. Die Liste der Krankheiten und Beschwerden, für die potenziell toxische Metalle verantwortlich oder mitverantwortlich sind, reicht von A wie Autismus bis Z wie Zwölffingerdarmgeschwür. Allein die Beschwerden, die durch Quecksilber ausgelöst und verstärkt werden können, betreffen fast alle wesentlichen Organe (s. Tab. 1).
Die Frage, welche Umweltschadstoffe aus dem Mix von Zigtausend Substanzen am gefährlichsten sind, wird in wiederholt aktualisierten Prioritätenlisten von der amerikanischen Agency for Toxic Substances and Disease Registry (ATSDR) und der Environmental Protection Agency (EPA) beantwortet. Auf dieser Liste belegt Platz 1 der schädlichsten Substanzen das Halbmetall Arsen, gefolgt von den Schwermetallen Blei und Quecksilber. Auf weiteren Plätzen folgen Cadmium, Nickel, Chrom, Kupfer, Palladium, Silber und weitere, teilweise auch radioaktive, Metalle. Das sagt aus, dass die Exposition gegenüber potenziell toxischen Metallen zum täglichen Leben gehört und Anlass für viele Krankheiten bieten kann. Die Liste der Krankheiten und Beschwerden, für die potenziell toxische Metalle verantwortlich oder mitverantwortlich sind, reicht von A wie Autismus bis Z wie Zwölffingerdarmgeschwür. Allein die Beschwerden, die durch Quecksilber ausgelöst und verstärkt werden können, betreffen fast alle wesentlichen Organe (s. Tab. 1).
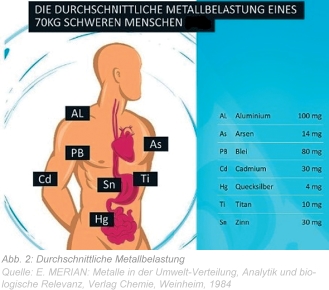
Weit problematischer als die akute Belastung des Körpers mit einem Metall ist die chronische Belastung mit vielen verschiedenen Metallen über Jahre und Jahrzehnte hinweg. Diese chronische Metallbelastung ist sowohl den Kostenträgern im Gesundheitssystem als auch den Toxikologen der Universitätskliniken bekannt, wird aber konsequent verharmlost. Als Folge davon mangelt es einerseits an einer geeigneten Diagnostik, andererseits an geeigneten Therapiemöglichkeiten, die den Menschen mit chronischen Metallbelastungen angeboten werden. Um eine etwaige Kostenerstattung eines erfolgreich behandelten Patienten abzulehnen, wird stattdessen durch den Medizinischen Dienst der Krankenkassen darauf hingewiesen, dass bei allen, insbesondere älteren Menschen in Europa von einer Schwermetallbelastung durch Ernährung und Inhalation von Schadstoffen ausgegangen werden muss. Berechnungen, wie hoch die durchschnittliche Schwermetallbelastung eines Menschen ist, sind schwer durchzuführen, dennoch gibt es einige wenige Quellen, die dazu Stellung nehmen (Abb. 2).
Sicher wird nicht jeder Mensch mit einer Metallbelastung davon krank. Doch das sollte nicht den Anlass dazu geben, das Thema einfach ad acta zu legen. Schließlich wird auch nicht jeder Raucher vom Rauchen krank, und doch wird aufgrund der damit verbundenen Gesundheitsrisiken der Verbraucherschutz ausgeweitet. Erstaunlich ist, dass man genau weiß, welche Auswirkungen toxische Metalle auf den Menschen haben und diese dennoch nicht konsequent ursächlich behandelt. Die Bildung freier Sauerstoffradikale, die Schädigung der Zellwände (Lipidperoxidation, LPX), der Mitochondrien und des Zellkerns und die Freisetzung von entzündungsfördernden Botenstoffen (TNFa; IFN g, u.a.) sind einige der Pathomechanismen, die durch Quecksilber, Blei, Cadmium, Nickel, Aluminium und weitere toxische Metalle ausgelöst werden.
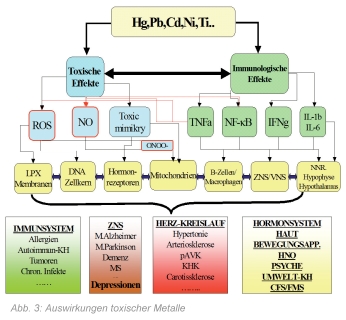
Diese wiederrum sind die Grundlage für nahezu alle bekannten Zivilisationskrankheiten, die nicht rein traumatischen, psychischen oder infektiösen Ursprungs sind. Wie weit einerseits die wissenschaftliche Grundlagenforschung ist und wie wenig andererseits die Patienten davon profitieren, ist eine sehr große und kaum zu überbrückend scheinende Diskrepanz.
Aluminium und Brustkrebs
Ein aktuelles Beispiel ist die Frage, ob Aluminium in Deodorantien Brustkrebs auslösen kann. Aluminium galt lange Zeit als nicht absorbierbar, harmlos und ungiftig. Seine Auswirkung auf den Menschen wurde deswegen auch nicht weiter untersucht. Von der amerikanischen Food and Drug Administration (FDA) wurde es als „sicher“ in der Kategorie GRAS (Generally Regarded As Safe) eingestuft. Lange Zeit ging man auch davon aus, dass Aluminium, das in Deodorantien enthalten ist, über die intakte Haut kaum resorbiert wird. Inzwischen hat sich diese Einstellung geändert. Das Bundesinstitut für Risikobewertung (BfR) veröffentlichte im Frühjahr 2014 eine Stellungnahme, in der es bekannt gab, dass die menschliche Haut durch die meisten Deos mehr Aluminium aufnehme, als die EU als wöchentlich tolerierbare Menge erachtet. Zunehmende Erkenntnisse über die Schädlichkeit von Aluminium für menschliche Brustdrüsenzellen führen zu einer Neubewertung des einstmals als sicher geltenden Metalls. In den letzten Jahren gibt es neue Erkenntnisse, die den Einfluss schweißhemmender Aluminiumsalze auf gesunde Brustgewebszellen aufdecken. Aluminiumchlorid – AlCl(3) – bewirkt Zellveränderungen bereits bei einer 100000-fach geringeren Dosierung, als es üblicherweise in Antitranspirantien gefunden wird. AlCl(3) zerstört die Zell-Zell Kontakte von gesunden Brustgewebszellen und regt das unkontrollierte Wachstum der Zellen an. Auch Doppelstrangbrüche an der Zellkern-DNA gesunder Brustgewebszellen werden durch geringe Mengen von Aluminiumchlorid ausgelöst. Zudem schädigen Aluminiumsalze den Eisenstoffwechsel. Sie führen zu einer intrazellulären Eisenakkumulation. Die damit verbundene erhöhte Bildung reaktiver Sauerstoffspezies (ROS) führt zum Absterben von Nervenzellen und wird als zusätzlicher Risikofaktor für die Schädigung gesunder Brustgewebszellen angesehen. Steigt die Aluminiumkonzentration bei chronischer Belastung in den Mitochondrien an, führt dies zu Veränderungen, die schädlich für den gesamten Zellstoffwechsel sind und einen weiteren Faktor darstellen, der zur Entstehung von Krebszellen beiträgt. Da die überwiegende Zahl der weiblichen Brusttumore hormonabhängig ist, ist die hormonähnliche Wirkung von Aluminium und seinen Verbindungen von besonderer Bedeutung. Aluminium besitzt die Fähigkeit, an den Östrogenrezeptor zu binden und östrogen-verwandte Funktionen nachzuahmen. Dazu ist die Gegenwart von Östrogen selbst nicht notwendig. Metalle mit dieser Fähigkeit bezeichnet man als Metalloöstrogene. Ihnen wird eine wichtige Rolle bei der Entstehung hormonabhängiger Brustkrebserkrankungen zugeschrieben. All diese Versuche beweisen zwar noch nicht eindeutig, dass Aluminiumchlorid aus Deos zur Krebsentstehung führt, aber sie sprechen dafür, mit diesem Thema sorgfältig und gewissenhaft umzugehen und geben genügend Anlass dazu, sich mit der Diagnose und Behandlung chronischer Aluminiumbelastungen näher zu beschäftigen.
Nachweis und Behandlung von Aluminium- und Schwermetallbelastungen
Das Ausmaß einer chronischen Al-Belastung des Körpers lässt sich allein durch Blut- und Urinwerte nicht sicher nachweisen und ausschließen. Zu diesem Ergebnis gelangt die Kommission „Human-Biomonitoring“ des Umweltbundesamtes (UBA). Die Aluminiummessung in einer Haarmineralanalyse (HMA) ist laut UBA ebenfalls für die Umweltmedizin nicht geeignet. Nur bei sehr hohen Aluminiumbelastungen ist auch ein Anstieg der Aluminiumwerte in der HMA messbar gewesen. Chronische Belastungen hingegen lassen sich mit der HMA nicht mit der gewünschten Sicherheit nachweisen. Chronische Aluminiumbelastungen lassen sich nach Aussage des UBA nur durch den Einsatz von Chelatbildnern nachweisen. Für Mediziner, die sich in der Diagnose und Therapie von chronischen, umweltbedingten Metallbelastungen spezialisiert haben, stehen eine ganze Reihe hoch wirksamer, nebenwirkungsarmer Chelatbildner zur Verfügung. Dazu zählen EDTA, CaDTPA, ZnDTPA, DMPS und DMSA.
Zu beachten ist, dass die Applikationsform der Chelatsubstanz von Bedeutung für ihre Wirksamkeit ist. So muss z. B. berücksichtigt werden, dass ca. 50% des oral gegebenen DMPS nicht resorbiert, sondern über den Stuhl ausgeschieden werden. Bei DMSA Kapseln werden sogar ca. 80% des Wirkstoffes nicht resorbiert. Noch wichtiger ist die Art der Applikation bei dem Wirkstoff EDTA, der nur intravenös gegeben werden sollte. Die Anwendung von EDTA als Kapseln oder Suppositorien hingegen ist sehr fragwürdig. Wird EDTA oral oder rektal gegeben, so werden nur 5-7% absorbiert. Das nicht absorbierte, im Darm verbleibende EDTA kann die Aufnahme von Mineralien und Spurenelementen behindern und zu Störungen an der Darmschleimhaut führen. Werden zur Ausleitung von giftigen Metallen andere Methoden als die Gabe von Komplexbildnern eingesetzt, so bedarf es auch hierbei einer Laborkontrolle, um zu messen, wie hoch die Belastung vor und nach der Therapie war. Dies dient auch dem Nachweis der Notwendigkeit und Effektivität der jeweiligen Therapie. Ist die behauptete Metallentgiftung eines beworbenen Präparates nicht messbar, wie dies z.B. mit einem Provokationstest möglich ist, so sollten andere nachvollziehbare Zahlen vorgelegt werden, die die Entgiftungsleistung des Präparates belegen. Ist auch dies nicht möglich, so bleibt nur die Werbung übrig, an die man „glauben muss“ – oder auch nicht.
Festzuhalten bleibt, dass die gründliche Diagnose und sachgerechte Behandlung von chronischen Metallbelastungen zur Basistherapie einer ursachenorientierten Medizin zählen.
 Dr. Peter Jennrich
Dr. Peter Jennrich
Facharzt für Allgemeinmedizin und Naturheilverfahren, Direktor des International Board of Clinical Metal Toxicology, Wissenschaftlicher Berater der Deutschen Ärztegesellschaft für klinische Metalltoxikologie
Peter-Jennrich@gmx.de