aus dem Paracelsus Magazin: Ausgabe 1/2013
Wenn Getreide krank macht
Gluten-Unverträglichkeit identifizieren
 Jeder 500ste Deutsche verträgt kein Gluten! (1) Das entspräche fast 164 000 Personen in Deutschland. Doch 70 bis 80% dieser Betroffenen kennen dabei die Ursache ihrer Beschwerden nicht, die sich z.B. als Blähungen, Verstopfung, Durchfälle, Reizdarm und auch chronische entzündliche Darmerkrankungen, entzündliche Hauterkrankungen, Gelenkschmerzen, Übergewicht oder Kopfschmerzen zeigen. Häufig werden diese Symptome als „funktional“ oder „unklar“ diagnostiziert. Aber was ist eine Gluten-Intoleranz eigentlich und was bedeutet sie für den Einzelnen?
Jeder 500ste Deutsche verträgt kein Gluten! (1) Das entspräche fast 164 000 Personen in Deutschland. Doch 70 bis 80% dieser Betroffenen kennen dabei die Ursache ihrer Beschwerden nicht, die sich z.B. als Blähungen, Verstopfung, Durchfälle, Reizdarm und auch chronische entzündliche Darmerkrankungen, entzündliche Hauterkrankungen, Gelenkschmerzen, Übergewicht oder Kopfschmerzen zeigen. Häufig werden diese Symptome als „funktional“ oder „unklar“ diagnostiziert. Aber was ist eine Gluten-Intoleranz eigentlich und was bedeutet sie für den Einzelnen?
Dr. Alessio Fasano vom Zentrum für Zöliakie- Forschung der Universität Maryland (USA), ein renommierter Experte auf seinem Gebiet, erklärt: „In den letzten 20 Jahren haben wir viel an Zöliakie geforscht, aber wir lernen immer noch über die Unterschiede zwischen Zöliakie (celiac disease) und Gluten-Unverträglichkeit (gluten sensitivity), dem ganz ‚neuen Kind‘ unter den glutenrelevanten Krankheiten.“ (Interview 2012, delightglutenfree.com)
Zöliakie
Die Zöliakie ist eine Autoimmunerkrankung mit genetischer Prädisposition, die durch Gluten ausgelöst wird und üblicherweise zu Symptomen wie chronischer Diarrhoe, Bauchschmerzen, Gewichtsveränderungen, Schwäche und fettigem, übelriechendem Stuhl führt.
Binden unverdauliche Glutenproteine (Gliadin) oder deren Fragmente an Dünndarmwandzellen (Enterozyten), schütten diese das Protein Zonulin aus. (2) Zonulin ist vergleichbar mit einem Schlüssel, der die Türen, hier die „tight junctions“ zwischen den Enterozyten, öffnet und somit zur Durchlässigkeit der ansonsten dichten Zona occludens in der Darmwand führt („leaky gut“). So kann Gluten/Gliadin die Darmschranke parazellulär überwinden und in das Gewebe unterhalb der Darmwand eindringen. Dort geschieht dann Verschiedenes:
Die Enterozyten entlassen nach dem Kontakt mit Gluten u.a. den Botenstoff Interleukin-15 ins Gewebe, welcher Zellen des spezifischen Immunsystems (intraepitheliale Lymphozyten) anlockt, die die Dünndarmwandzellen attackieren. Aus den geschädigten Zellen tritt das Enzym tTG (Tissue Transglutaminase) aus, welches einen Komplex mit Gluten bildet und dieses modifiziert. Es folgt der bekannte Weg der spezifischen Immunabwehr unter Bildung von Antikörpern gegen Gluten und tTG.
Anti-tTGs stellen das größte Problem dar, da tTG ein körpereigenes Enzym ist und in den Enterozyten für das Immunsystem erkennbar vorliegt. Dieses beginnt daraufhin, mithilfe von Antikörpern und T-Killerzellen die Darmzellen des eigenen Körpers systematisch anzugreifen. Eine unbehandelte Zöliakie führt daher auf lange Sicht zu schweren intestinalen Entzündungen und Schädigungen. Die Krankheit kann erfolgreich behandelt werden, indem glutenhaltige Nahrungsmittel lebenslang konsequent vermieden werden.
Tatsächlich entwickelt sich das Vollbild einer Zöliakie amerikanischen Studien zufolge nur bei 4% der genetisch prädisponierten Personen. (3) Werden Antikörper gegen tTG nachgewiesen, während die Schleimhaut des Dünndarms intakt ist und auch entzündungsfrei bleibt, spricht man von einer „potenziellen Zöliakie“. Die Wechselbeziehungen zwischen genetischer Veranlagung und Umweltfaktoren spielen offensichtlich eine sehr wichtige Rolle. (4, 5)
Dies zeigt, dass viele Prozesse, die zu Krankheiten führen können, epigenetisch gesteuert sind. Das heißt, dass unter Umständen zwar eine entsprechende Veranlagung in unseren Genen vorliegt, Ausbruch, Ausbildung und Ausprägung der Erkrankung jedoch stark von anderen Faktoren wie z.B. auch unserem Lebensstil und unserer Ernährung beeinflusst werden.
Gluten-Unverträglichkeit
Die Forschung erkannte erst in den letzten Jahren, dass Zöliakie vermutlich nur die „Spitze des Eisbergs“ darstellt und eine viel größere Krankheitsbelastung darunter zum Vorschein kommt. (6) Sie entdeckte verschiedene Ausprägungen von Reaktionen auf Gluten, bei denen weder autoimmune noch allergische Mechanismen nachgewiesen werden können. Es werden demnach weder Antikörper noch extreme Entzündungen der Darmschleimhaut oder eine signifikant erhöhte Durchlässigkeit der Darmwand gefunden, wie sie bei Zöliakie auftreten. (7) Man spricht hier von einer Gluten-Unverträglichkeit oder -Intoleranz (8, 9), die mit zöliakieähnlichen, aber auch einer Reihe anderer Symptome assoziiert wird, sobald Gluten aufgenommen wird.
Charakteristischerweise treten neben (entzündlichen) Magen-Darm-Beschwerden gehäuft extraintestinale Symptome wie Ekzeme, Gewichtsprobleme, Kopfschmerzen, Erschöpfung, Gelenkschmerzen und Taubheitsgefühle in den Extremitäten auf. (10) Diese Beschwerden schwinden innerhalb kürzester Zeit wieder, wenn glutenfreie Nahrung genossen wird.
Gluten-Intoleranz steht auch im Verdacht, durch Inflammationsprozesse im Gehirn Autoimmungeschehen zu begünstigen, z.B. bei Diabetes, rheumatoider Arthritis, Multipler Sklerose oder Alzheimer. (11)
Die Rolle des angeborenen Immunsystems bei Intoleranzen
Während nur etwa 3 bis 5% der Bevölkerung (Studie BMG 2004) an einer klassischen Lebensmittelallergie Typ 1 leiden, ist die Zahl der Nahrungsmittel- Unverträglichkeiten in den letzten Jahren stark gestiegen. 83% der Deutschen kennen laut einer Repräsentativumfrage den Grund für ihre Verdauungsbeschwerden nicht. Dies lässt auf eine hohe Dunkelziffer von Betroffenen schließen (Fachgesellschaft für Ernährungstherapie und Prävention e. V. & sanotact GmbH im August 2010).
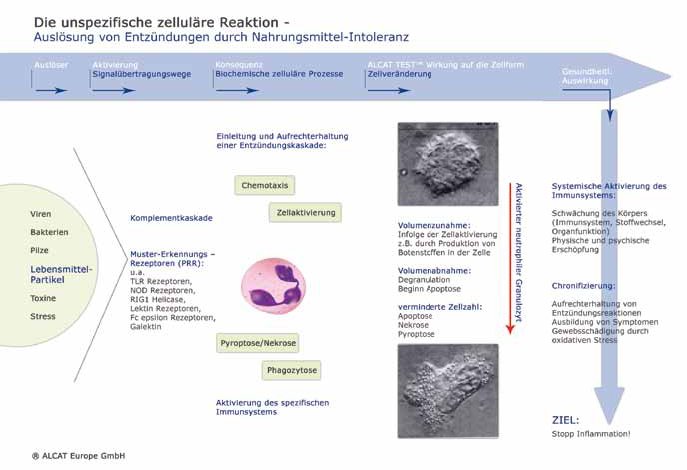
Bei einer Unverträglichkeit fehlinterpretiert das Immunsystem eine Nahrungssubstanz, in unserem Falle Gluten, als „fremd“ oder „feindlich“. Sie wird nicht toleriert und durch Aktivierung des angeborenen Immunsystems auf zellulärer Ebene ohne Einsatz von Antikörpern ähnlich wie ein Krankheitserreger bekämpft. Die Reaktionskaskaden können generell zu intestinalen oder systemischen Entzündungen führen. (12)
Wenn das Immunsystem diese „Entscheidung“ trifft, werden das Komplementsystem und spezifische Mustererkennungsrezeptoren wie z.B. Toll-like-receptors (TLR) aktiviert, um den Eindringling zu bekämpfen. Durch Botenstoffe (Chemokine) werden neutrophile Granulozyten an den Ort des Geschehens gelockt, welche reaktive Enzyme (z.B. Myeloperoxidase) und radikale Sauerstoffmoleküle produzieren und zur Bekämpfung der fremden Substanz ausschütten. Die Zellen schwellen dabei stark an und degranulieren. Setzt sich dieser Prozess kontinuierlich fort, z.B. durch permanente Aufnahme von Gluten oder andere nicht tolerierte Substanzen, kann es zu einer Chronifizierung schleichender Entzündungsprozesse kommen, welche die bereits genannten Symptome (Magen- Darm-Beschwerden, Hautprobleme, chronische Müdigkeit etc.) nach sich ziehen und eine Komorbidität begünstigen.
Und was jetzt? Schluss mit dem Rätselraten!
Bei der Gluten-Unverträglichkeit spielt also hauptsächlich das angeborene Immunsystem, der unspezifische Zweig unserer Immunabwehr, die wesentliche Rolle, während die Aktivität des spezifischen Immunsystems limitiert bleibt. (9) Wir unterscheiden somit zwischen zwei verschiedenen immunologischen Situationen; bei beiden spielt derselbe Trigger, in diesem Fall Gluten, die Schlüsselrolle.
Während für die spezifische Immunabwehr (Zöliakie) weitgehend diagnostische Mittel zur Verfügung stehen, sind die Analysemöglichkeiten für die bisher nur im Ansatz erforschte angeborene Immunabwehr (Gluten-Intoleranz und andere Nahrungsmittel-Unverträglichkeiten) begrenzt. Die verzögerten Reaktionen der zellulären angeborenen Abwehr erschweren die Identifikation zusätzlich.
Es besteht der klassische Ansatz der oralen Provokation. Ein schnellerer Weg ist ein Invitro- Test, wie z.B. der ALCAT-TEST™, zur Überprüfung der Reaktion des angeborenen Immunsystems auf Gliadin und Glutenin. Grundlage sind die oben beschriebenen Veränderungen der angeborenen zellulären Abwehr (Volumenzunahme, Degranulation) (vgl. dazu auch die im Schaubild dargestellte Prozesskette).
Eine gezielte, individuelle Ernährungsumstellung mit zeitlich begrenzter Elimination der Reaktionsauslöser kann bei Beschwerden eine sinnvolle und einfache Lösung sein. Für die Gesundheit ist dieser Schritt unter Umständen entscheidend, um Entzündungen – die mögliche Ursache von Beschwerden – abzubauen und das Immunsystem in seiner normalen Funktion zu unterstützen.

Dr. rer. nat. Silvia Slazenger
Mikro- und Molekularbiologin
silvia.slazenger@gmx.net
Quellennachweise
(1) Umfrage Focus Online (2011): http:// www.focus.de/gesundheit/ernaehrung/ nahrungsunvertraeglichkeit/tid-11530/ zoeliakie-gluten-stresst-den-darm_ aid_325932.html
(2) Lammers et al: Gliadin Induces an Increase in Intestinal Permeability and Zonulin Release by Binding to the Chemokine Receptor CXCR3. Gastroenterol 2008;135:194-204
(3) Sperandeo et al: Potential Celiac Patients: A Model of Celiac Disease Pathogenesis. PLos ONE 2011; 6:e 21281
(4) Sollid et al: Coeliac disease: dissecting a complex inflammatory disorder. Nat Rev Immunol 2002;2:647-655
(5) Silano et al: Effect of the timing of gluten introduction on the development of celiac disease. World J Gastroenterol 2010;16:1939-42
(6) Catassi & Fasano: Celiac disease. Curr Opin Gastroenterol 2008;24:687-691
(7) Sapone et al: Divergence of gut permeability and mucosal immune gene expression in two gluten-associated conditions: celiac disease and gluten sensitivity. BMC Medicine 2011;9:23
(8) Anderson et al: Malignancy and mortality in a population-based cohort of patients with coeliac disease or “gluten sensitivity”. World J Gastroenterol 2007;13:146-151
(9) Sapone et al: Spectrum of gluten-related disorders: consensus on new nomenclature and classification. BMC Medicine 2012;10:13
(10) Rashtak et al: Serology of celiac disease in gluten sensitive ataxia or neuropathy; Role of deamidated gliadin antibody. J Neuroimmunol 2011; 230:130-134
(11) Hadjivassiliou M. Neuropathy associated with gluten sensitivity. J Neurol Neurosurg Psychiatry 2006; 77:1262-1266
(12) Tlaskalova-Hogenova et al: Involvement of innate immunity in the development of inflammatory and autoimmune diseases. Ann N Y Acad Sci 2005;1051:787-98
zurück zur Übersicht dieser Ausgabe