aus dem Paracelsus Magazin: Ausgabe 2/1999
Erfolgstherapien von Kopf bis Fuß – Teil 20 – Venöse Durchblutungsstörungen
 Der variköse Symptomenkomplex
Der variköse Symptomenkomplex
Der variköse Symptomenkomplex, die venöse Insuffizienz, die im Endstadium – oder als Begleiterscheinung – ein Ulcus von oft monströsen Ausprägungen produziert, ist ein aktuelles Thema, denn Venenerkrankungen sind im Vormarsch und stellen ein beachtliches Potential in der Naturheilpraxis dar.
In dieser Serie soll die chronisch venöse Insuffizienz mit all ihren physischen, psychischen und kosmetischen Folgen besprochen werden bis hin zum Ulcus cruris, der Endphase eines oft jahre-, wenn nicht jahrzehntelangen Leidens.
Um Mißverständnissen vorzubeugen: Der Begriff”chronisch venöse Insuffizienz” darf auf keinen Fall als Synonym für den “varikösen Symptomenkomplex” oder das “postthrombotische Syndrom” stehen. Es gibt ausgedehnte Varikosen von der Leiste bis zum Knöchel, die voll kompensiert sind.
Wie kommt es zu dieser Progression venöser Probleme?
An erster Stelle sind die hereditären, also genetisch bedingten Faktoren zu nennen, das heißt: Wenn schon die Großmutter und die Mutter mit offenen Beinen geplagt waren, hat die Tochter kein stabiles Venensystem zu erwarten, es sei denn, sie geriete nach der männlichen Linie. Aber auch unser überzivilisiertes bequemes Leben im beruflichen und privaten Bereich fordert seinen Preis. Die Urbanisierung, die uns alle jeden Komfort anbietet, verleitet zu Verweichlichung und Bewegungsarmut. Wir nehmen den Lift anstatt die Treppe und holen die Zeitung um die Ecke per Auto u.s.w.
Dazu kommt die Vollautomatisierung unserer Arbeitsplätze bei sitzender Beschäftigung mit der Folge, daß dem venostatischen Druck in den unteren Extremitäten zu wenig muskulärer Druck entgegengesetzt wird und sich ein Stau bildet. Dann gibt es Leute, die 14 Stunden Flugzeit in Kauf nehmen, um sich ihre Krampfadern von der tropischen Sonne bestrahlen zu lassen…
Nennen wir noch die Ovulationshemmer: Wenn sich heute die 11- und 12jährigen Mädchen der Pille bedienen und dazu noch 20 Zigaretten rauchen, verbessern sich deren Chancen natürlich erheblich, recht bald Venenprobleme zu bekommen, im schlimmsten Fall auch noch arterielle Durchblutungsstörungen.
Epidemiologie
Epidemiologisch sieht es so aus, daß heute jeder 8. Erwachsene eine chronische, also fortgeschrittene Veneninsuffizienz hat, die oftmals gar nicht bemerkt – oder vernachlässigt wird. Frauen sind doppelt so oft betroffen wie Männer und besonders nach Schwangerschaften wird über Venenprobleme geklagt.
Warum ist das so?
In der Schwangerschaft beginnt das Progesteron (von Gelbkörper und Placenta gebildet) seine Wirkung zu entfalten, das heißt: es trägt dazu bei, daß, im Hinblick auf die Geburt Körpergewebe aufgelockert wird. Das wäre die gute Nachricht. Die schlechte ist, daß leider auch gleichzeitig das Venengewebe instabil wird und sich die Venen zu “schlängeln” beginnen. Hinzu kommt noch das Gewicht des Kindes, das ebenfalls den Blutrückstrom behindert. (Kompressionsverband!)
Angehörige der sozial schwächeren Schichten sind gegenüber den “Besseren” benachteiligt. Eindeutig steht auch fest, daß Menschen mit Krampfadern ein wesentlich höheres Thromboserisiko haben als Gesunde.
 Trotz der angesprochenen Faktoren sind die Venopathien keine Zivilisationskrankheit. Schon die griechischen Ärzte im Altertum schlugen sich mit Venenleiden herum – Votivtafeln, die von dankbaren Patienten gewidmet wurden, wenn sie von ihren Krankheiten befreit waren, beweisen es.
Trotz der angesprochenen Faktoren sind die Venopathien keine Zivilisationskrankheit. Schon die griechischen Ärzte im Altertum schlugen sich mit Venenleiden herum – Votivtafeln, die von dankbaren Patienten gewidmet wurden, wenn sie von ihren Krankheiten befreit waren, beweisen es.
Hypothek der Evolution
Das Drama Venopathie ist aber noch älter und geht in jene Zeit zurück, als sich die Evolution den fragwürdigen Luxus leistete, den Menschen zu formen und dieser dann im Rahmen der Hominisation auf zwei Beine gestellt – und zum Bipedisten wurde. Durch den aufrechten Gang kam es zur Überlastung der unteren Extremitäten, auf denen der gesamte – und womöglich übergewichtige – Körper ruht und dadurch kommt es bei entsprechenden Voraussetzungen zum Stau mit allen seinen Folgen.
Das Stauungsödem
Es entsteht zunächst also eine venöse Stauung, im weiteren Verlauf eine sekundäre Varikose, Zyanose, Stauungsflecken, ekzematöse Hautveränderungen und manchmal kommt es auch zu Muskelatrophien infolge langer, schmerzbedingter Ruhestellung. Eine besondere Ausdrucksform der chronisch-venösen Insuffizienz ist also das Stauungsödem, dem wir besondere Aufmerksamkeit widmen müssen, denn gerade die Ödeme sind es, die eine dominierende Rolle bei der Entstehung des Ulcus spielen. Diesem sogenannten “Hämodynamischen Ödem” liegt nämlich als morphologisches Korrelat eine erhöhte Kapillarwandpermeabilität zugrunde. Das heißt: es treten größere Eiweißmoleküle aus der Blutbahn in das Interstitium aus und damit wird der orthostatische Druck, das ist der kolloidosmotische Druck mit Wasserbindungsvermögen des Blutplasmas, erhöht. Damit steigt auch der Gewebsdruck an, womit nicht nur die Venolen, sondern auch die Lymphgefäße komprimiert werden, sodaß der ganze pathophysiologische Vorgang letztlich auch zu einem Lymphproblem wird.
Anatomie und Physiologie
Zum besseren Verständnis der Behandlung von Erkrankungen des Beinvenensystems sind Kenntnisse der Anatomie und Physiologie unerläßlich:
Die Entstehung der venösen Stauung
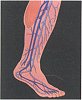 Das venöse System im Bein unterteilt man in ein mehr an der Oberfläche liegendes -und in ein tiefliegendes System. Diese beiden Systeme sind durch kleine Verbindungsvenen miteinander verbunden, die man als “Venae communicantes” oder als “Venae perforantes” bezeichnet.
Das venöse System im Bein unterteilt man in ein mehr an der Oberfläche liegendes -und in ein tiefliegendes System. Diese beiden Systeme sind durch kleine Verbindungsvenen miteinander verbunden, die man als “Venae communicantes” oder als “Venae perforantes” bezeichnet.
Die oberflächlich unter der Haut gelegenen Venen, die manchmal als Varizen auffallen, sammeln das venöse Blut aus der Oberfläche des Beines und transportieren es über die Perforansvenen in die Tiefe.
Doch wie kommt das Blut zum Herzen zurück?
Es gibt eine Vielzahl von Mechanismen:
Bereits mit dem Auftreten des Fußes kommt es zu einer Beschleunigung des Blutstromes durch das Ausquetschen der Venen im Fußsohlenbereich. Durch den kombinierten Druck- und Saugmechanismus der Beinmuskulatur wird das Blut in den tiefen Venen von Etage zu Etage herzwärts weiterbefördert. Des weiteren sind die Gefäße in den tieferliegenden Regionen paarig angelegt, das heißt: Zwischen zwei Venen liegt eine Arterie, die Pulswellen abgibt, an denen die Venen partizipieren und das begünstigt ebenfalls den Venenrückfluß. Allerdings sollte man diese arterio-venöse Koppelung nicht überschätzen.
Ein relativ selbständiges System bilden am Bein die Vena saphena magna et parva mit all ihren Ursprüngen und Vernetzungen. Weiters ist ein suffizentes Herz wie die Saugkraft des Thorax wichtig – vorausgesetzt, daß richtig geatmet wird.
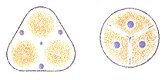
Die Richtung des Blutflusses wird durch die Venenklappen bestimmt. Sie verhindern ein Rückfließen des Blutes und lassen das venöse Blut nur in Richtung tiefe Venen und weiter zum Herzen. Daraus wird deutlich, welch wichtige Funktion die Klappen haben. Sprechen wir aber von einer “Klappeninsuffizienz”, so heißt das nicht immer, daß die Klappen kaputt sind, es könnte auch eine Tonusschwäche der Venenwand vorliegen.
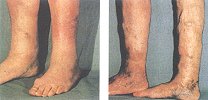
Die sog. primäre Varikose bei familiärer Disposition
Für die Varizenbildung
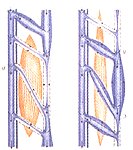
 |  |
| Eine sogenannte “primäre” Varikose bei familiärer Disposition; führt im Bereich der Klappen zu deutlicher Ausweitung. | Eine “sekundären” Varikose als Folge eines postthrombotischen Syndroms. Es kommt zu Teilsperrungen und bindegewebigen Verwachsungen der Klappen mit der Venenwand. |
Wie kommt es nun zur chronischen Veneninsuffizenz?

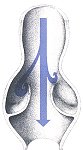
Nur eine stabile Venenwand kann die Blutsäule stützen. Ist das Gefüge dieser Stützfasern gestört oder gar zerstört, leiern die Venen aus, bekommen die Konturen eines ausgeleierten Fahrradschlauches und sind nicht mehr in der Lage, die Blutsäule zu stützen.
Bei der venösen Insuffizenz stellt die Ischämie der Haut das Endstadium einer Reihe von Ereignissen dar. Zunächst liegt in überwiegendem Maße ein Gefäßwanddefekt vor, wobei konstitutionelle Faktoren, verstärkt durch bestimmte Lebensumstände, eine herausragende Rolle spielen. Im gesunden Zustand besteht die Venenwand aus einer Zellschicht, die zu einem Rohr geformt ist, das durch Fasern gestützt und zusammengehalten wird.
Werden nun diese Enzyme z.B. nach einer Zeltschädigung aus der Zelle freigesetzt, beginnen sie, außerhalb der Zelle Zucker- und Eiweißstrukturen, z.B. Bindegewebsfasern anzuknabbern. Gleichzeitig gelangen sie mit dem Blutstrom in die kleinsten Kapillaren in der Peripherie, machen diese vermehrt durchlässig. Es tritt also Flüssigkeit in das umliegende Gewebe aus und es entsteht das Ödem. Die örtliche Zirkulation ist gestört, die Zufuhr von Nährstoffen kommt nur unter hohem Druck zustande, der Abtransport von Stoffwechselprodukten wird erschwert, was wiederum zur Folge hat, daß es durch die gestörte Drainage zur Mangelernährung der Haut kommt, es stirbt Gewebe ab, es bilden sich Nekrosen und Verschwielungen und damit ist der Weg gebahnt für die Entstehung des Ulcus cruris.
Im Gegensatz zum arteriellen Ulcus kann man bei der venösen Variante eine Schmerzminderung durch Hochlegen der Beine erreichen. Es ist allerdings nicht mit so ausgeprägten Beschwerden zu rechnen wie bei der arteriellen Insuffizienz. Das Gefühl müder und schwerer Beine steht hier eindeutig im Vordergrund.
 |  |
| Bei diesen Vorgängen spielen gewisse Enzyme, die sogenannten lysosomalen Enzyme, eine gewichtige Rolle. (Lysosomale Enzyme sind zelleigene Stoffe, die im Innern von Körperzellen zur Verarbeitung und Zerkleinerung von Fetten, Zucker- und Eiweißkörpern beitragen.) | Diese lysosomalen Enzyme finden sich auffallend vermehrt in erweiterten Venen und tragen dort aufgrund ihrer bindegewebsverdauenden Eigenschaften dazu bei, das Fasergerüst zu zerstören. |
Therapie
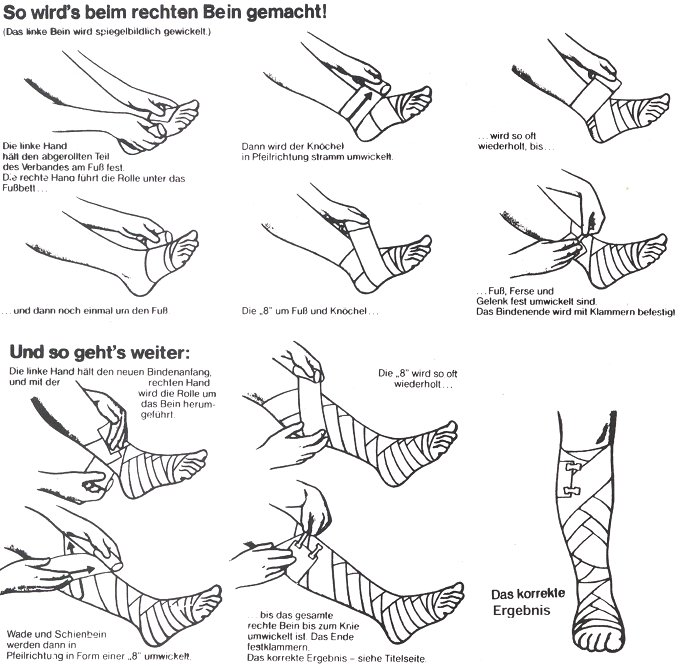
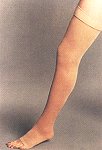 Der Kompressionsverband – die wichtigste Maßnahme
Der Kompressionsverband – die wichtigste Maßnahme
Sein Zweck liegt in der Erhöhung der Strömungsgeschwindigkeit. Dabei ist weniger die Einengung des Venenquerschnittes wichtig, als vielmehr die Verbesserung der Muskelpumpeffizienz. Dieser Kompressionsverband bietet nämlich der Muskulatur ein festes Widerlager, das die Muskelpumpe aktiviert.
- Daß dieser Verband richtig angelegt wird, ist Voraussetzung für seine Wirkung. Der Verband hat sich dem Bein anzupassen und nicht umgekehrt.
- Man beginnt am Vorfuß, die Ferse mit eingeschlossen, weiter über die Fessel und Wade bis unter die Patella. Dabei sitzt die Binde am Fuß strammer als an der Fessel und am wenigsten stramm unterhalb des Kniegelenks.
- Schnürfurchen sind zu vermeiden, ggf. sind sie mit der Schere einzusychneiden. Weniger dehnbare Binden sind den anderen vorzuziehen! Seine volle Wirkung wird nur durch Bewegung erreicht. Nur durch die Muskelkontraktion beim Gehen steigt der Druck an und die -laut wird praktisch ausgemolken. Die Wickeltechnik mit textilelastischen Binden mit kurzem Zug ist freilich etwas schwieriger als bei Gummibinden, diesen aber vorzuziehen.
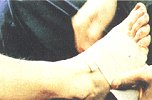
- Zur Verstärkung der Kompression kann aber zusätzlich eine elastische Binde angelegt werden. Läßt die Kompression nach, weil das Ödem bereits ausgepreßt ist, muß der Verband erneuert werden. Bei schmerzhaften Stauungsbeschwerden wurde der Druck falsch gewählt und nicht dem jeweiligen Stauungsdruck angepaßt.
Der Patient wird bei richtig angelegter Binde ein gutes Gefühl haben, sie wird nicht als störend empfunden und die Schmerzen lassen allmählich nach. Haben wir mit den Binden Erfolg, können wir zum Anpassen der Kompressionsstrümpfe übergehen. Am besten läßt man sie von einem erfahrenen Bandagisten anmessen und am besten am Morgen, möglichst noch im Bett!
Wichtig dabei ist die Beurteilung der entsprechenden Kompressionsklassen (Siehe untenstehende Tabelle!)
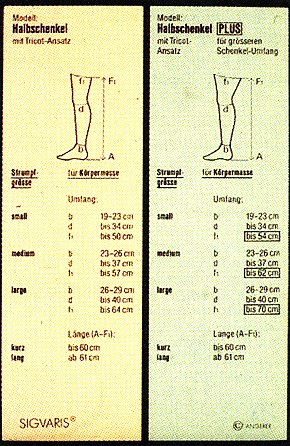
Das Anziehen der Strümpfe erfordert einen erheblichen Aufwand und selbst Männer sollten zuerst einen Damenstrumpf anziehen, damit die Kompressionsstrümpfe darübergleiten können. Wichtig ist, daß man einen festen Verband niemals abrupt absetzen darf, da die Gefahr einer reaktiven Stauung besteht. Das Bein muß stufenweise der Kompression entwöhnt werden.
Medikamentöse Therapiemöglichkeiten
Wichtige Pharmakologische Substanzgruppen
Die Behandlung des Ödems muß absolute Priorität haben. Dagegen sind vor allem zwei Gruppen von Pharmaka gerichtet:
Venodynamische und
Venodiuretische
Erstere führen zur Normalisierung der Permeabilität der Gefäße. Der therapeutische Angriffspunkt ist die Phase der Ödementstehung. Der zweite, um die weitere Ausbreitung des Ödems zu verhindern. Eine aktive Entstauung ist eigentlich nicht zu erwarten, man spricht auch eher von sogenannten ödemprotektiven Wirkungen.
Die wichtigsten Substanzgruppen sind bei fast allen Pharmaka das Aescin und der Roßkastanienextrakt, Flavonderivate und Sympathomimetika. Flavonoide und Aescin wirken zusätzlich antiphlogistisch. Diese antiphlogistische Wirkung kommt ebenso wie der antiödematöse Effekt in erster Linie protektiv zum Tragen.
Sympathomimetika bewirken wiederum eine Gefäßtonisierung.
Welche Präparate sollen eingesetzt werden?
In meiner Praxis möchte ich auf die äußerst angenehmen Erfahrungen mit dem Präparat Venostasin (Fa. Klinge) nicht verzichten. Venostasin retard ist in der Lage, die Aktivitäten der lysosomalen Enzyme zu hemmen. Die durch dieses Pharmakon verringerte Gefäßpermeabilität durch Schutz der Lysosomenmembran führt zu einem Abbau von Ödemen und Verminderung von Neubildungen. (Achtung! Ödeme, bilateral auftretend, können eine zentrale Ursache haben und Ausdruck einer dekompensierten Herzinsuffizienz sein.)
Wir setzen Venostasin auch bei Schweregefühl in den Beinen, bei der Phlebitis, und bei Juckreiz durch die oft sehr lästigen Begleitekzeme ein, ebenso bei Stauungen und Schwellungen im Knöchelbereich: hier ist das Präparat das Mittel der Wahl.
Oberflächliche Venenentzündungen vermag Venostasin retard in Verbindung mit Venostasin Gel hervorragend zu beeinflussen.
Venodiuretische Pharmaka
beruhen auf der Überlegung, eine Verminderung des zirkulierenden Flüssigkeitvolumens durch verstärkte Wasserausscheidung über die Niere müßte den Abstrom von Gewebsflüssigkeit in das Gefäßnetz erhöhen.
Das mag richtig sein, aber Venodiuretika einzusetzen werden wir nicht in die Lage kommen, sie sind fast alle verschreibungspflichtig und das ist auch gut so, denn: Es tritt das Problem der Störung des Elektrolythaushaltes auf und es könnte durchaus eine Verminderung des Plasmavolumens zum Ansteigen des Hämatokrit und damit zu einer Erhöhung des Thromboserisikos führen.
Tees: Ich verordne wassertreibende Tees wie sie lnfirmarius-Rovit oder Weber & Weber anbieten.
Enzyme bei Thrombophlebitiden und Ulcera
Seit den 60er Jahren ist bekannt, daß die systemische Gabe von Enzymen Thrombophlebitiden und andere Gefäßerkrankungen auf entzündlicher Basis heilen, zumindest aber lindern können. Bei vorhandenen Ödemen (natürlich auch solchen traumatischer Art) ist der Einsatz von Enzymen geradezu unerläßlich.
Enzyme verbessern die Sauerstoffzufuhr in den Geweben aufgrund ihrer viskosesenkenden Eigenschaften und erleichtern die Phagozytose. Sie haben außerdem die Eigenschaft, Thromben aufzulösen, Zelltrümmer abzubauen und für deren Abtransport über Blut und Lymphe zu sorgen. Damit gelten Enzyme als hervorragende Ergänzung zu den üblichen Ausleitungsverfahren in der Naturheilkunde.
Uns steht das Wobenzym (Dragees der Firma Mucos) zur Verfügung.
Dosierung: Anfangs bis zu 3 mal 10 Drag. Später, etwa nach 1 Woche, 3 mal 6, nach einer weiteren Woche 3 mal 5. bzw. 3 mal 3 Drag.
Im übrigen hat sich Wobenzym oder Phlogenzym als Zusatzmedikation bei Rheuma (Spondylarthritis) ja sogar bei MS und Morbus Bechterew bestens bewährt. Kontraindikationen gibt es sogut wie keine, allerdings sollten Dialyse-Patienten, Leute, die an Bluterkrankheit leiden, schwere Leberschädigungen haben, sowie während einer Operationsvorbereitung kein Wobenzym bekommen, ebenso wegen seiner fibrinolytischen Eigenschaft, die in unserem Fall erwünscht ist, Marcumar-Patienten.
Weitere externe Maßnahmen
Wie bereits eingangs erwähnt, steht das Ulcus am Ende der venösen Insuffizienz und es empfiehlt sich, die pathomechanischen Grundlagen eingehend zu studieren.
Anamnese:
Wie stets, ist sie gründlich vorzunehmen und für den weiteren Behandlungserfolg ausschlaggebend.
Lokale Befunderhebung:
Wir differenzieren zunächst, ob der Ulcusgrund eben ist und ob wir frisches Granulationsgewebe erkennen können. Bei schmierigem Belag könnte eine Sekundärinfektion vorliegen. Beobachten wir hingegen ein trocken-nekrotisches Ulcus, haben wir generell mit einer schlechten Heilungstendenz zu rechnen.
Verbände
Vor dem Anlegen eines Verbandes oder einer Wundauflage ist das gesamte betroffene Areal gründlich zu reinigen, da immer die Gefahr einer Sekundärinfektion mit Pseudomonas aeruginosa, Proteus, Enterokokken und Pilzen besteht. Diese Wundreinigung hat bei jedem Verbandswechsel zu erfolgen
Desinfektionsmittel
Ich verwende Betaisodona Lösung, verdünnt 1:5 und lasse ggf. daheim die Umschläge oder Bäder durchführen (Achtung bei Jodallergien!). Alternativ können sie die hervorragende Calendula-Essenz (verdünnt 1.1) einsetzen. In der Praxis säubere ich die Wunde mit Isopropylalkohol 70%. Die ekzematöse Haut, die sich meist sehr schuppig mit zahlreichen Plaques darstellt, wird mit Salica-, oder Salicyl-Hebrasalbe behandelt, der Ulcusgrund mit Echinacin extern von Madaus.
Technik
Zunächst decken wir die Umgebung der Wunde mit Zinkpaste ab. Dann einfachen, trockenen Mullschleier auflegen, eine 5 mm dicke Mullzellstofflage in der Größe des Ulcus zuschneiden, die wir mit verdünntem Echinacin tränken. Darüber legen wir ein ausreichend großes Stück wasserdichten Stoffs, befestigen das ganze mit einer Mullbinde oder Mastix.
Der Varihesive Wundverband
Einer der perfektesten Wundverbände, die uns zur Verfügung stehen, ist der Varihesive Wundverband (Fa. Convatec). Dieser Verband erfüllt alle Kriterien einer sauberen Wundbehandlung, vor allem des Ulcus cruris. Er zeichnet sich durch enorme Flexibilität aus, nimmt Feuchtigkeit auf, verbessert das Wundmilieu und säubert selbständig das Ulcus von nekrotischem Gewebe. Das durch diesen Wundverband geschaffene Milieu führt zu einer deutlichen Besserung bei Unterschenkelgeschwüren auch im fortgeschrittenen Stadium.
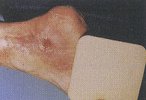 Der Verband ist einfach anzulegen, hautfreundlich und haftet durch seine Flexibilität perfekt an Knöcheln, Fersen oder Zehen. Zwischen dem Verband und dem Wundsekret entsteht eine Wechselwirkung, indem sich eine gallertartige Masse bildet, die es erlaubt, den Verband ohne Mühe und ohne Beeinträchtigung der Hautgranulation zu wechseln.
Der Verband ist einfach anzulegen, hautfreundlich und haftet durch seine Flexibilität perfekt an Knöcheln, Fersen oder Zehen. Zwischen dem Verband und dem Wundsekret entsteht eine Wechselwirkung, indem sich eine gallertartige Masse bildet, die es erlaubt, den Verband ohne Mühe und ohne Beeinträchtigung der Hautgranulation zu wechseln.
Damit sich neues Gewebe bilden kann, ist es wichtig, daß zunächst die Krustenbildung verhindert und das abgestorbene Gewebe entfernt wird. Dazu gehört aber ein Verbandmaterial, das stark flüssigkeitsbindend ist, gleichzeitig aber auch das Wachstum unterstützt. Um eine gute Heilungsgrundlage zu schaffen, muß die Wunde nicht nur gereinigt werden, wichtig ist ebenso, eine bakterielle Verunreinigung zu unterbinden bzw. zu beseitigen. Der Varihesive-Wundverband aktiviert durch den luftdichten Wundverschluß die weißen Blutkörperchen, die Bakterien aufzulösen und unschädlich zu machen.
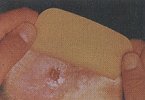 Vor dem Anlegen dieses Verbandes wird die Wunde gereinigt, am besten mit Wasserstoffsuperoxyd. Ich ziehe dazu immer eine 20er Spritze auf und spritze das Geschwür damit gründlich aus (es ist dabei zu achten, daß selbst die verwinkeltsten Krypten gereinigt werden müssen!).
Vor dem Anlegen dieses Verbandes wird die Wunde gereinigt, am besten mit Wasserstoffsuperoxyd. Ich ziehe dazu immer eine 20er Spritze auf und spritze das Geschwür damit gründlich aus (es ist dabei zu achten, daß selbst die verwinkeltsten Krypten gereinigt werden müssen!).
Danach spüle ich die Wunde mit physiologischer Kochsalzlösung aus, tupfe mit einem sterilen Tupfer ab und lege das Varihesive Pflaster auf. Es soll etwa 3 cm über den Wundrand hinausragen.
In manchen Fällen, nämlich bei meist starker Sekretion, die auf der Oberfläche des Verbandes sicht- und riechbar wird, muß der Verband täglich gewechselt werden. Nämlich dann, wenn eine Blase, die sich bildet, größer ist als die eigentliche Läsion. Das geschädigte Wundterrain um die Wunde herum decken wir mir MIRFULAN (Merkle) ab. Mirfulan enthält Zinkoxyd und Lebertran, Vitamin A und Vitamin D 3. Es wird um die vorher abgedeckte Wunde großflächig aufgesprüht. Bei einfachen Wunden können Sie auch, sofern sie nässen, Kaffeekohle (Carbo Königsfeld) in die Wunde streuen, die Sie vorher trockengefönt haben. Auch hier wird die Umgebung mit Mirfulan abgedeckt. Meist heilt das Geschwür dann in kürzester Zeit ab.
Oder:
Sie verwenden Debrisorb (Fa. Pharmacia) das man ebenfalls in die Wunde streuen kann, oder man stellt davon eine Wundpaste her.
Vor solchen Anwendungen lasse ich immer ein Fußbad mit Calendula-Essenz vornehmen. Es ist umstritten, ob man Salben-, Pasten- oder Pulveranwendungen vornimmt. lch kann Nachteile nicht bestätigen, Voraussetzung ist immer, daß die Wunde gewissenhaft gereinigt wird, damit keine Rückstände in der Wunde verbleiben und zu Infektionen führen.
Allerdings darf ich auf verschiedene Risiken durch Externa hinweisen.
Aufgrund einer oft jahrelangen Exposition besteht durchaus die Gefahr einer Sensibilisierung. Diese richtet sich nicht nur gegen verschiedene Wirksubstanzen, sondern auch gegen konservierende und emulgierende Begleitstoffe, zum Teil auch gegen Salbengrundlagen. Beim Varihesive-Verband wurde eine Allergisierung bei Patienten mit multiplen Kontaktallergien nicht beobachtet.
Neuraltherapie
Selbstverständlich kommt auch die Neuraltherapie bei der Ulcusbehandlung zum Einsatz. Dabei wird der meist schmierige Ulcusrand mit einem scharfkantigen Spatel oder Skalpell bis auf den gesunden Wundrand abgeschabt, alle Salbenreste sowie Verkrustungen entfernt. Ist die Umgebung der Geschwürs verhärtet, wird das Gewebe durch Unterspritzen mit Luft aufgelockert und danach das Neuraltherapeutikum nachgespritzt. Ohne weiteres kann man auch in die Tiefe gehen, jedoch muß vorher immer aspiriert werden, um ein Anstechen größerer Gefäße zu verhindern (Periulcerös wird Venostasin Gel aufgetragen).
Eine Infektion oder Keimverschleppung ist durch das procainhaltige Therapeutikum nicht zu erwarten.
Nach der neuraltherapeutischen Behandlung legen wir einen Kompressionsverband an. Vorteilhaft wäre ein Zinkleim- oder Pütterscher Verband, der 1 Woche liegen bleiben sollte. Bei jauchenden Wunden sollte ein Fenster ausgeschnitten werden, ggf. können Kochsalzlösungen (1 EL Kochsalz,1 EL Wasser, erlaubt werden).
Ozontherapie
Ozontherapeuten können durch Wundbegasung den Heilungsprozeß wesentlich beschleunigen. Ich persönlich führe stets eine große Ozontherapie (Blutwäsche) durch oder umspritze das Geschwür mit Ozon.
Diät
Alkoholkonsum ist drastisch einzuschränken, die Ernährung sollte möglichst fleischlos aber vitaminreich sein. Das Rauchen ist sofort einzustellen, denn bei Rauchern ist jeder Therapieversuch zum Scheitern verurteilt.
EINIGE REZEPTE AUS MEINER PRAXIS:
Patient, 66 Jahre weiblich
Therapie Oral:
Venostasin retard Kaps. i. Wechsel
Perivar N forte 5 2 mal 1
SpenglersaNE A-K-T morgens 4 Tropfen in die Ellenbeuge im tägl. Wechsel.
Lokal:
Actovegin Gel-Creme-Salbe
Injektionen:
Intrafemoral 1+11 i.a.
Cholincitrat s.c. in die Leiste
Patientin, 64 Jahre, chron. venöse Insuffizienz Ulcus cruris
Therapie Oral:
Venostasin ret. Kaps. 2 mal 1 Drag.
Wobenzym Drag. 10-10-10 (3 x 6, 3 x 3)
Contravenenum 3 mal 1 TL (6 Wochen)
Lokal:
03 Begasungen 3 mal wöchentlich
Debrisorb Paste 3 mal wöchentlich Calendula Essenz täglich als Kompressen
Mirfulan Spray bis zur Ausheilung
H202 Spülungen täglich
Zusatzmaßnahmen:
Stuhlregulierung mit Echtrolax (Weber & Weber)
ALKALA (Fa. Sanum-Kehlbeck) zur Entsäuerung
Ausheilen nicht Einheilen
Als Ganzheitstherapeut möchte ich abschließend darauf hinweisen, daß letztlich auch ein Ulcus Ausdruck eines verunreinigten Körpers ist, der generell von Grund auf entgiftet werden muß und es wäre blanker Unsinn, wollten wir die Abzugskanäle, die sich der Körper schafft, vorzeitig einheilen und damit den Abfluß der faulen und verbrauchten Körpersäfte verstopfen. Die Geschwüre müssen so lange offen bleiben, bis auch der letzte Rest an Eiter ausgetreten ist, dann haben wir lege artis therapiert!
Die nächste Serie wird sich mit arteriellen Durchblutungsstörungen befassen.
HP Mario Schischegg
zurück zur Übersicht dieser Ausgabe