Neue Praktiken und Denkansätze rücken Hormone wieder ins rechte Licht
Es gibt keine Zelle in unserem Körper, die nicht durch Hormone beeinflusst wird. Deshalb ist eine gute Hormonbalance so bedeutend für Gesundheit und Wohlbefinden. Im Folgenden möchte ich mit einem Streifzug durch diverse Indikationen und Therapieansätze die Richtigkeit dieser Aussagen näher verdeutlichen.
Hormone können nach ihrer Struktur klassifiziert werden in
- Proteine und Polypeptide – z.B. FSH, LH, TSH, Glukagon, Insulin, Leptin, Serotonin, IGF
- Amine und Tyrosinabkömmlinge – z.B. Katecholamine (Adrenalin, Noradrenalin) und die Schilddrüsenhormone T3, T4
- Steroide – z.B. die Sexualhormone und Glukokortikoide wie Cortisol
 Die Hormone in ihrer Vielfältigkeit sind die
Regisseure des Lebens. Ihr Fehlen oder eine Dysbalance führt oft zu extremen Beeinträchtigungen der Lebensqualität, zu
diversen Beschwerden und Erkrankungen. Dennoch haftet gerade den Geschlechtshormonen immer noch das negative Image an,
das aus der WHI-Studie (Womens Health Initiative Study) in den USA und der Million Women Study in Großbritannien
resultiert.
Die Hormone in ihrer Vielfältigkeit sind die
Regisseure des Lebens. Ihr Fehlen oder eine Dysbalance führt oft zu extremen Beeinträchtigungen der Lebensqualität, zu
diversen Beschwerden und Erkrankungen. Dennoch haftet gerade den Geschlechtshormonen immer noch das negative Image an,
das aus der WHI-Studie (Womens Health Initiative Study) in den USA und der Million Women Study in Großbritannien
resultiert.
Die Art der Interpretation beider Studien verbreitete seither sehr viel Angst und Unsicherheit bei Patientinnen und Therapeuten, was natürlich zu großer Ablehnung von Hormonersatztherapien im Bereich der Geschlechtshormone geführt hat. Wie aber lassen sich diese Ergebnisse wissenschaftlich und pharmakologisch verstehen?
Bioidentische Hormone vs. Synthetischer Hormonersatz
Der Schlüssel zum Verständnis liegt darin, dass für beide Studien synthetische Hormonderivate verwendet wurden. Das angewendete Östrogen und Progesteron waren synthetisch hergestellt und pharmakologisch verändert. Das heißt, es wurden künstliche, körperfremde Stoffe mit veränderter biochemischer Struktur verabreicht. Genau genommen handelte es sich hier um Arzneimittel mit Hormonwirkung und nicht um echte bioidentische Hormone. Bezeichnenderweise heißen die künstlichen Progesterone deshalb auch Gestagene oder Progestine. Und gerade diese veränderte biochemische Struktur der synthetischen Hormone erwies sich als Ursache für das Auftreten der Nebenwirkungen.
Die wichtigste Erkenntnis für engagierte Therapeuten ist daher, dass Hormonersatztherapien (HRT) unbedingt mit bioidentischen Hormonen durchzuführen sind statt mit künstlich veränderten „Hormonersatzpräparaten“. Es gelten für sie die Regeln der natürlichen Hormonersatztherapie (NHRT):
- so wenig wie möglich, so viel wie nötig, da eine zu hohe Dosis die körpereigene Produktion unterdrückt
- so nah wie möglich an der natürlichen Vorlage (also bioidentische Hormone statt synthetisch veränderte Arzneimittel mit Hormonwirkung)
- so individuell wie möglich, um das feine Zusammenspiel der Hormone nicht zu stören, sondern nur auszugleichen
- Berücksichtigung des biologischen Lebensrhythmus und der Zyklen der Natur
Unter Beachtung der angeführten Regeln und Aspekte Iässt sich die Lebensqualität der Betroffenen erheblich steigern oder erhalten.
Steroidhormon-Bestimmung
Das führt uns auch gleich zum zweiten Problem, das gelöst werden musste: Wie lassen sich exakte und zuverlässige Messungen der Steroidhormone durchführen? Die bisherige Methode aus dem Serum erschien zunehmend unzuverlässig.
Nachteile des Bluthormontests (Serum/Plasma) sind:
- Im Blut sind ca. 95 bis 98 % der Gesamtmenge an verschiedenen Bindungsproteinen wie SHBG, CBG, Albumin u.a. gebunden.
- Gebundene Steroidhormone sind biologisch inaktiv, sie stehen nicht für eine Wirkung zur Verfügung. Sie bilden das biologische Reservoir.
- Biologische Hormonaktivität wird nur von der freien Fraktion verursacht (2 bis 5%).
- Ohne zusätzliche Bestimmung der Bindungsproteine ist die Steroidbestimmung aus dem Blut nahezu wertlos.
Dr. Ziemann (1), der sich intensiv mit diesem Thema befasste, äußerte sich folgendermaßen dazu:
„1. Das
Messresultat im Serum repräsentiert weitaus überwiegend inaktives Hormon, und das Ergebnis hat sehr geringe klinische
Relevanz.
2. Ohne zusätzliche Bestimmung der Bindungsproteine ist die Serumbestimmung nahezu wertlos. Es ist eine
relativ teure zweite Bestimmung der Bindungsproteine erforderlich.
3. Biologische Variation erlaubt nur
Zufallsergebnisse bei Einzelproben. Selbst Referenzmethoden ergeben daher Zufallsergebnisse!“
Seine Schlussfolgerung war entsprechend niederschmetternd:
„Steroidbestimmungen im Serum/Plasma sind diagnostisch
von sehr eingeschränktem Wert (bestenfalls qualitativ).“ (1)
Vorteile des Speichelhormontests (SHT)
Die Alternative sind Bestimmungen aus dem Speichel, da hier nur die freie aktive und uns zur Verfügung stehende Menge an Hormone gemessen wird. Ursache hierfür ist, dass die an Bindungsproteine gebundenen Steroidhormone zu groß sind, um den Übertritt in den Speichel zu schaffen. Diesen Mechanismus macht man sich bei dem Test zunutze.
Aus dem Speichel lassen sich zuverlässig messen:
- Androgene
- Östrogene
- Progesteron
- Melatonin
- Cortisol
- DHEA
Transdermal statt oral
Über die beschriebenen Erkenntnisse hinaus kam man zu der Feststellung, dass eine transdermale Gabe bioidentischer Hormone gegenüber der oralen Einnahme entscheidende Vorteile bietet:
1. Die nötige Dosis lässt sich um ein Vielfaches verringern, da der First-Pass-Effekt der Leber umgangen wird. Da oral verabreichte Medikamente erst einmal die Leber passieren müssen, wo sie um- und abgebaut werden, bedeutet dies normalerweise einen Wirkstoffverlust von ca. 80 % bei oraler Anwendung. Durch die transdermale Resorption wird ein Abbau praktisch vermieden und die aufgenommene Hormonmenge gelangt direkt in die Zielorgane. Das bedeutet: keine unnötige Belastung des Stoffwechsels durch hohe Dosen.
2. Die transdermale Resorption erfolgt schneller als durch Kapseln oder Tabletten und ist in der Dosierung besser steuerbar. Voraussetzung hierfür ist natürlich, dass adäquate Dosierungen gewählt werden. Jede Überdosierung landet wieder zur Bearbeitung in der Leber.
Eine effektive natürliche HRT lässt sich nun sehr gut umsetzen:
- durch die Gabe bioidentischer Hormone
- durch Cremes oder Gele, die transdermal appliziert werden
- durch individuell ermittelte Werte aus dem Speichel, die die aktiven Hormonkonzentrationen widerspiegeln
- durch flexible Therapieanpassung anhand regelmäßiger Laborkontrollen
Zusätzlich ist es in der Praxis wie immer von extremer Bedeutung, nicht nur nach ermittelten Laborwerten zu therapieren, sondern den Menschen in seiner Ganzheit zu betrachten.
Entscheidend ist ebenso, nie nur einzelne Absolut-Werte zu betrachten, sondern die Verhältnisse der Hormone zueinander zu bewerten. Das bedeutet, es sind eine detaillierte Anamnese und zudem die Gesamtbetrachtung des Stoffwechsels nötig.
Da die Wirksamkeit der Hormone durch Vitamine und Spurenelemente verstärkt werden kann, ist es immer ratsam, erst einen defizitären Mikronährstoffhaushalt auszugleichen, bevor eine Hormongabe begonnen wird, da einige Spurenelemente und Vitamine in der körpereigenen Hormonsynthese als Katalysator dienen. Wir haben in der Praxis immer wieder erlebt, dass sich hormonelle Defizite durch gezielte Mikronährstoffgaben verbessern, sodass sich die Dosis einer Hormongabe entsprechend verringern lässt.
Im Folgenden zeige ich hormonelle Einflüsse anhand ausgewählter Krankheitsbilder auf.
Östrogendominanz bei Frauen
Ursachen
- Orale Kontrazeptiva
– Hemmung der Follikelreifung durch direkte Wirkung auf das Ovar
– Ohne Zyklus erfolgt keine Gelbkörperbildung und es wird kein Progesteron gebildet - Viszerale Adipositas
(bedeutet erhöhte Aromatase-Aktivität)
– Aromatase wandelt Androgene in Östrogene um und wird v.a. im viszeralen Fettgewebe gebildet - Postmenopausale endokrine Veränderungen
– Progesteron sinkt stark ab, durch fehlenden Zyklus keine Gelbkörperbildung - Xenoöstrogene
– Verstärkt wird die Gefahr eines relativen Östrogenüberschusses zusätzlich durch Xenoöstrogene, also hormonell aktive Umweltsubstanzen. Diese kommen u.a. in Kunststoffflaschen, Lebensmittelverpackungen, Dosen, Kleidern, Teflonpfannen, Haarfärbemitteln, Deos, Weichspülern und Pestiziden vor. Daraus wird ersichtlich, dass die Zunahme der Xenoöstrogene für Frauen massive Auswirkungen hat, aber natürlich auch bei Männern eine Störung des Hormonstatus bewirken können.
Symptome
Blähungen, abnormale PAP-Ergebnisse, Launenhaftigkeit, Brustüberempfindlichkeit, Angst, Depression, Schlaflosigkeit, Migräne, schnelle Gewichtszunahme, Konzentrationsstörungen, starke Blutungen, Schilddrüsenstörungen. (2)
Therapieansätze
Da es immer auf die richtige Balance der Hormone Östradiol, Progesteron und Testosteron ankommt, werden die defizitären Bereiche nach Labordiagnostik über Hormoncremes oder Phytohormone (z.B. Yamswurzel, Frauenmantel und Mönchspfeffer als Phythoprogestrogene oder z.B. Tribulus terrestris (Erdburzeldorn), Ginseng, Damiana (als Phytoandrogene) ausgeglichen. Eventuell sind auch Hormon-Globuli in D4 angezeigt.
Östrogendominanz bei Männern
Ursachen
- Anstieg der Konzentration des Sexualhormon bindenden Globulins (SHBG) im Alter. Aktives und freies Testosteron wird dadurch inaktiv und das Testosteron-Östradiol-Verhältnis verschiebt sich. Das SHBG unterliegt vielen Einflüssen. Steigernd wirken u.a. Alter, Hyperthyreose, Alkohol, Insulinresistenz.
- Anstieg des Fettgewebes und der Aromatase-Aktivität dadurch vermehrte Umwandlung von Androgenen in Östrogene
- Xenoöstrogene
Symptome
Gynäkomastie (Brustentwicklung), abdominelles Übergewicht, Leistungsverlust, Ängstlichkeit, Nachlassen von Potenz und Libido, emotionale Unausgeglichenheit bis hin zur Depression, Verlust von Muskelmasse, Schwächung des Immunsystems, Prostatakarzinom. Die Anzahl der Spermien sinkt – in den letzten 30 Jahren um 50 % aufgrund von Xenoöstrogenen.
Therapieansätze
- Ausgleich defizitärer Mikronährstoffe, Phytoandrogene s.o.
- Reduktion der Aromatase-Aktivität durch Zink, Vitamin B6, Gewichtsreduktion
- Anhebung des Testosterons durch veränderten Lebensstil: Gewichtsreduktion, Sport/ körperliche Aktivität (Achtung: Leistungssport führt durch einen Anstieg der Stresshormone eher zu erniedrigten Testosteronspiegeln).
- Reduktion von Alkohol
- Hormonersatztherapie nach Labordiagnostik mit Testosteron-Cremes/-Gelen in entsprechender Konzentration
Burnout
Ursachen
Die eindeutige Diagnostizierung eines Burnout-Syndroms ist nur möglich über die Labordiagnostik des Cortisol-Tagesprofils aus dem Speichel; als Ergänzung gibt die Bestimmung von DHEA zusätzliche Hinweise.
Im Normalfall unterliegt Cortisol einer Tagesrhythmik, die morgens ihren Höhepunkt hat und am Abend stark abfällt. Bei Dauerstress kommt es zu einer erhöhten, im Tagesverlauf hoch bleibenden Konzentration. Bei Burnout stellt sich eine so genannte „Flatline“ ein, was bedeutet, dass das Cortisol keine Tagesrhythmik mehr aufweist, sondern auch am Morgen bereits so niedrige Werte zeigt wie am Abend. Unter einer derart starken körperlichen und seelischen Belastung sollte der DHEA-Wert über der Norm liegen, da unser Stoffwechsel über DHEA andere Hormondefizite ausgleichen kann. So ist im Umkehrschluss ein stark erhöhter DHEA-Wert oft hilfreich, um Stresszustände zu erkennen.
Therapieansätze
- Je nach Labordiagnostik und Ausprägung kann zur Unterstützung der Nebennierenrinde Cortisol-Creme in unterschiedlicher Konzentration, anfangs mehrfach täglich, in Kombination mit Phytocortal N gegeben werden
- Ausgleich bzw. Erhöhung des DHEA-Werts je nach Diagnostik durch eine DHEA-Creme
- Ausgleich defizitärer Mikronährstoffe
Schlafstörungen
Ursachen
Schlafstörungen können natürlich viele Ursachen haben, aber es sollte auf jeden Fall ein Hormonzusammenhang abgeklärt
werden. Melatonin ist das natürliche „Schlafhormon“. Es fördert unser Immunsystem, hat positive Wirkungen auf
Gedächtnis, Gehirnfunktionen, Blutdruck, Regeneration und verlangsamt nicht zuletzt Alterungsprozesse. Es sollte
abends ansteigen, nachts entsprechend hoch bleiben und morgens, wenn wir aufwachen, wieder absinken. Ist der
Melatoninspiegel abends oder nachts zu niedrig, so verhindert dies das Einschlafen und fördert das nächtliche
Aufwachen.
Cortisol ist verantwortlich für die Leistungsfähigkeit. Sowohl zu niedrige als auch erhöhte
Cortisolwerte (in der Nacht) können zu Schlaflosigkeit führen. Bei Einschlaf- und Durchschlafstörungen bietet es sich
an, Melatonin und Cortisol über einen Speichel-Hormontest (SHT) zum Zeitpunkt der Einschlafstörung bzw. des Aufwachens
nachts zu prüfen. Der Zeitpunkt ist hier ganz entscheidend.
Therapieansätze
Je nach Labor werden Melatonin und Cortisol wieder in die Norm gebracht. Cortisol s.o., Melatonin durch entsprechende Creme-Applikation vor dem Zubettgehen.
Gewichtsprobleme und AD(H)S
Der Blutzuckerspiegel wird durch Insulin gesteuert. Süßes Essen und schnell verdauliche Kohlenhydrate erfordern eine schnelle und hohe Insulinausschüttung. Und je mehr Süßes wir täglich essen, umso mehr gewöhnt sich unser Körper an einen erhöhten Insulinspiegel. Das bedeutet: Bei erhöhten Insulinspiegeln stellen unsere Zellen auf „Speichern“ um, dadurch wird eine Gewichtsabnahme verhindert.
Befindet sich mehr Insulin im Blut, als für die Senkung des Blutzuckers benötigt wird, bekommen wir Heißhunger auf Süßes, um den erhöhten Insulinspiegel auszugleichen. Fällt Insulin im Anschluss wieder ab, so beginnt unser Stoffwechsel sofort, einem zu niedrigen Insulinspiegel durch die Produktion von Adrenalin, Glukagon, Glukokortikoiden und Wachstumshormon zu begegnen. Je mehr Insulin ausgeschüttet wird, umso mehr Stresshormone sind für das Abfangen einer Unterzuckerung nötig.
Nach dem Essen wird im Zusammenspiel von Insulin und Adrenalin vermehrt Energie frei. Dem folgt unter Umständen ein Stress-Schwitzen. Besonders in den Wechseljahren werden damit Schweißausbrüche in der Nacht verstärkt.
In den Schulungsunterlagen der Hormonselbsthilfe findet sich auch ein denkbarer Zusammenhang zwischen der Hyperaktivität/Konzentrationsstörungen von Kindern und dem Umstand, dass sie viel Süßes essen. Da außer Stresshormonen zusätzlich Wachstumshormone ausgeschüttet werden, könnte das auch ein Hinweis darauf sein, warum heute Kinder durchschnittlich größer werden. (2)
Stress und Fettverbrennung
Bei entspannter Stoffwechsellage ist unser Körper bereit für geregelte Stoffwechselprozesse und verdaut entsprechend schnell. Bei Stress und Anspannung benötigt er dagegen Kraft für seine „Rettungsmechanismen“. Dazu steigen Hunger und Speicherkapazität. Der Stoffwechsel wird jedoch gebremst. Es besteht ein enger Zusammenhang zwischen Stress und einer erhöhten Cortisol- und Adrenalinproduktion. Im Gegenzug sinkt unsere Leptin-Sensitivität (Leptin ist das „Sättigungshormon“), was bedeutet, dass wir das Sättigungsgefühl weniger gut wahrnehmen und zu viel essen. (2)
Hormonelle Ursachen für Übergewicht
- Insulinfalle s.o., durch zu viel Süßes erzeugte Abnehmsperre der Zellen
- Insulinresistenz durch zuckerüberlastete Ernährung
- Leptin-Mangel
- Schilddrüsenunterfunktion, T3 und T4 im unteren Drittel der Referenzspanne, TSH über 2,0
- Cortisol-Überschuss und -Mangel a. erhöhtes Tagesprofil bei Stress bewirkt Speichermodus b. zu niedrige Cortisolwerte bedeuten erschöpfte Nebennieren und verlangsamten Stoffwechsel
- Testosteronmangel
- Östradiol-Dominanz/Verhältnis von Östradiol zu Progesteron und Testosteron (2)
Therapieansätze
- zu 1 und 2: Ernährungsplan, Reduktion von Süßem, Ausgleich von Mikronährstoffen
- zu 3 und 5a: Entstressung des Alltags
- zu 4: Überprüfung von T3, T4, TSH und entsprechende Behandlung mit pflanzlichen oder allopathischen Therapeutika je nach Schweregrad, Ausgleich von defizitären Mikronährstoffen, v.a. Selen nach Labor
- zu 5b: täglich mehrfache Anwendung von Cortisol-Creme, Anpassung nach Befinden und Labor
- zu 6: Phytoandrogene oder Testosteron- Creme nach Labor
- zu 7: Phytohormone oder entsprechende Hormon-Cremes, Hormon-Globuli
Praxisbeispiel
Um die diffizilen Zusammenhänge bei der Erkennung und Therapie von Hormondefiziten aufzuzeigen, möchte ich abschließend den Fall einer unserer Patientinnen beschreiben.
Eine 54-jährige Frau kam zu uns und äußerte folgende Beschwerden: starke Schlafprobleme, Hitzewallungen, Stressüberempfindlichkeit, innere Unruhe, Schwindel. Sie hatte starken beruflichen Stress angegeben.
Neben dem Ausgleich ihrer Mikronährstoffdefizite veranlassten wir die Überprüfung einiger Hormonwerte (SHT), die in Tabelle 1 dargestellt sind.
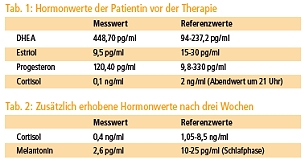
Der hohe DHEA-Wert war erwartungsgemäß eine Reaktion auf erhöhten Stress. Je größer die Anforderungen in diesem Bereich sind, umso wünschenswerter ist ein erhöhtes DHEA. Das Östriol war zu niedrig und signalisierte eine Unterversorgung im Schleimhautbereich. Die Progesteron-Versorgung war altersgemäß. Der Abend-Cortisolwert (21 Uhr) war so niedrig, dass er bei den Einschlafstörungen der Patientin eine Rolle spielen könnte. (2)
Im ersten Schritt unterstützten wir DHEA, Östriol und die Schilddrüse mit nachstehender Therapie:
- Östriol-Creme 0,1 %
- DHEA-Creme 0,05 %
- Thyreoidinum D4 Globuli
Nachdem sich nach drei Wochen nur geringe Verbesserungen im Schlafverhalten eingestellt hatten, wurde nach einem Monat ein SHT von Melatonin und Cortisol nachts um 1 Uhr durchgeführt (vgl. Tab. 2).
Ergänzend erhielt die Patientin nun:
- Melatonin-Creme 1 %
- Cortisol-Creme 0,5 %
Nach einer Woche konnte die Cortisol-Dosis reduziert werden. Die Patientin war hiernach äußerst zufrieden, da ihre Hitzewallungen vollkommen verschwunden waren und sich ihr Schlaf spürbar gebessert hatte.
Fazit
Deutlich wird, dass hormonelle Therapien eine enge Begleitung, laufende Hormonkontrollen und flexible Anpassungskonzepte benötigen. Durch die Erkenntnisse der letzten Jahre wurde es uns Therapeuten ermöglicht, mit nicht-invasiven Labortests aussagekräftige Werte zu erhalten und mit geringstmöglichen Dosierungen zu arbeiten, um optimale Ergebnisse zu erzielen.
Auch wenn die Auswirkungen der WHI-Studie in Bezug auf die Schädlichkeit von Hormonen leider bei allen Beteiligten noch zu heilende Wunden hinterlassen haben, bleibt zu hoffen, dass noch weit mehr Therapeuten die hier beschriebenen modernen Möglichkeiten der Diagnose und Therapie von Hormondysbalancen zum Wohl ihrer Patienten nutzen und Aufklärung betreiben.
Literaturhinweise:
(1) Ziemann, W. (2009): Möglichkeiten und Grenzen der Hormonanalysen im Blutserum und Speichel. Demeditec Diagnostics
GmbH. Vortrag bei der Hormonselbsthilfe
(2) Schulungsunterlagen und Erfahrungsberichte der Hormonselbsthilfe
 Ilse Kravack
Ilse Kravack
Pharmazeutin mit eigener Apotheke.
Gemeinsam mit Ärzten, Heilpraktikern und Experten der Hormonselbsthilfe erstellt sie ganzheitliche und individuelle
orthomolekulare Therapiekonzepte für Patienten und Therapeuten.
kravack@cuorevita.de

