 Gezielte
Befunderhebung & erfolgreiche Behandlungsansätze
Gezielte
Befunderhebung & erfolgreiche Behandlungsansätze
Die manuelle Therapie ist eine alternativ- medizinische Behandlungsmethode, die sich mit der Diagnostik und Therapie von reversiblen Funktionsstörungen am Haltungs- und Bewegungsapparat befasst.
Definition
Grundsätzlich bedeutet „manuelle Therapie“ zunächst eine „Therapie, die mit der Hand“ durchgeführt wird (manus (lat.) = Hand).
Hierbei muss der Behandler ohne Zugriff auf diagnostische Hilfsmittel (radiologische Instrumente, Ultraschall usw.) herausfinden, welche Struktur eine Bewegungseinschränkung eines Gelenkes verursacht und diese (ebenfalls ohne Hilfsmittel) beheben.
Entwicklung
Bereits lange vor Christus sind „manualtherapeutische“ Behandlungsweisen bekannt gewesen und in Werken aufgezeichnet worden. So gilt die Traktion als eine alte Technik, bei der die Leidenden gestreckt wurden. Dies geschah teilweise mit Hilfe von Vorrichtungen, in die die betroffene Person eingespannt wurde.
Im Mittelalter waren sog. Bonesetters als selbsternannte Heiler unterwegs und konkurrierten mit den Ärzten um die Gunst der Patienten. Solche „Knochenrenker“ wurden oft als Quacksalber bezeichnet, da ihre selbst aufgestellten Vorstellungen von verrenkten Wirbeln und Gelenken bis heute in der Schulmedizin keine hundertprozentige Anerkennung finden. Gegen Ende des 19. Jahrhunderts entwickelten sich aus der manuellen Therapie mehrere Methoden heraus, so boomten in den USA die Chiropraktik und die Osteopathie. Auf europäischem Raum, vor allem in England und Skandinavien, aber auch in Australien und Amerika blühte zudem die manuelle Therapie mit den unterschiedlichsten Behandlungskonzepten auf (Konzepte nach Cyriax, McKenzie, Maitland, Kaltenborn u.a.).
In der manuellen Therapie werden von speziell ausgebildeten Fachkräften Störungen in der Arthrokinematik (also im Gelenkspiel) mit gezielten Grifftechniken behoben. Man behandelt in der Regel nur reversible Strukturen, das bedeutet, dass zerstörte oder degenerativ veränderte Gewebe nicht wieder repariert werden können. Die gilt z.B. für Frakturen, Arthrosen, Osteoporosen, Sehnenrupturen, ligamentäre Rupturen, Meniskusrisse und Gelenksimplantate. Wo man bei Arthrose die manuelle Therapie durchaus zur Schmerzlinderung mittels Traktion oder zum Erhalt der noch vorhandenen Gelenksbeweglichkeit einsetzen kann, ist sie bei der Behandlung von frischen Frakturen sicherlich fehlplatziert. Bei Funktionsstörungen, die auf zerstörtes oder verschlissenes Gewebe zurückzuführen sind, sollte die Schulmedizin greifen.
Die manuelle Therapie umfasst zwei Teile, nämlich die Befunderhebung (Anamnese und manuelle Diagnostik) und die eigentliche Behandlung.
Befunderhebung
In der Befunderhebung führt der Behandler eine Funktionsanalyse an den Strukturen des Bewegungsapparates durch und sucht nach Art und Ort der Funktionsstörung. Hierbei können Muskulatur, Nervenstrukturen, Bänder, knöcherne Strukturen, Faszien oder die Gelenkkapsel Ursache für die Funktionseinschränkung sein.
Der Therapeut sollte zunächst eine ausführliche Anamnese durchführen. Hierzu gehören die Inspektion (Schonhaltung, Fehlhaltung, Hilfsmittel, Hautcolorit, Narben, Hypertrophien, Atrophien, Deformierungen usw.) und ein ausführliches Erstgespräch mit dem Patienten (u.a. über Schmerzlokalisation, -intensität, -auslöser, -dauer, Medikation). Sollte der Patient über radiologische Befunde oder Aufnahmen verfügen, so empfiehlt sich eine Inaugenscheinnahme.
Wenngleich viele Therapeuten einen Erstbefund als nicht erforderlich erachten und sich vollständig auf die ärztliche Diagnose in der Verordnung verlassen, ist er meines Erachtens unabdingbar und dient der optimalen Therapie. Erfahrungen in unserer Praxis zeigen, dass viele ambitionierte Ärzte mittlerweile großen Wert auf qualifizierte Befunde durch Therapeuten und die damit verbundene adäquate Behandlung legen.
Nach der Anamnese erfolgen spezifische Tests für die einzelnen Strukturen:
1. Die Bewegungsüberprüfung sollte zunächst aktiv stattfinden, d.h. der Therapeut lässt den Patienten eine Bewegung selbstständig durchführen. Hierbei kann sich der Therapeut einen Überblick über das mögliche Bewegungsausmaß des betroffenen Gelenkes machen. Darauf folgt eine passive Bewegungsüberprüfung. Hier geht der Therapeut bis an das für den Patienten mögliche Bewegungsende und beurteilt dabei sofort auch das Endgefühl der Bewegung. So unterscheidet man zwischen physiologischem und pathologischem Endgefühl. Zu den physiologischen Endgefühlen zählen ein weich-elastisches, ein fest-elastisches oder ein hart-elastisches Endgefühl. Ein pathologisches Endgefühl ist verhärtet, zu weich, spastisch, springend oder leer. Weiterhin sollten bei der passiven Bewegungsüberprüfung auch die Traktion und die Kompression sowie die Translation (Verschiebbarkeit von zwei Gelenkpartnern zueinander) getestet werden. Diese bezeichnet man als das sog. joint-play (Gelenkspiel). Dabei wird die Translation stets unter der Traktionsstufe 1 getestet, der piccolo-Traktion, bei der die Gelenkflächen voneinander entfernt werden und somit einen optimalen Translationstest ermöglichen.
Die weiteren zwei Traktionsstufen dienen dann der Behandlung durch Dehnung von intra- und extraartikulären Geweben. Die Translationstests finden in alle Bewegungsrichtungen statt, sofern das Gelenk dies freigibt (nach caudal/cranial/ventral/dorsal).Ein typischer translatorischer Test, den jeder kennt, ist z.B. der sog. Schubladentest (drawer-sign) am Kniegelenk für das vordere Kreuzband.
2. Dann folgen Widerstands- und Dehnungstests, um zu unterscheiden, ob die Struktur, die die Funktionsstörung im Gelenk verursacht, kontraktil oder nichtkontraktil ist. So wird auch ein geschädigter Muskelzügel, der über die Gelenkstellung vom Therapeuten passiv angenähert wird, eher nicht zur Schmerzhaftigkeit neigen. Bei aktiver Bewegung gegen Widerstand und einer somit verbundenen Kontraktion der Muskelfasern wird jedoch ein typischer Schmerz reproduziert.
Zusätzlich erfolgen Palpationen der einzelnen Strukturen. Hierzu sollten umfassende anatomische Kenntnisse vorliegen. So palpiert man Haut, Nerven, Muskeln, Übergänge zum Knochen (Sehnenansätze), Sehnenscheiden sowie Schleimbeutel und testet auf Schwellung, Crepitation, Temperatur, Schmerz, Verschiebbarkeit, Ergüsse, Fehlstellungen und Formveränderungen.
3. Nun sollten zusätzliche neurologische Tests erfolgen, z.B. Kennmuskeltests, Reflexüberprüfung, Koordinations- und Sensibilitätsüberprüfung.
Ferner kann der Therapeut noch Laborparameter hinzunehmen sowie organspezifische Fragen stellen (z.B. bei Schulterbeschwerden links nach Magen und bei Schulterbeschwerden rechts nach Leber/Galle fragen), um so relevante Organe als mögliche Ursache auszuschließen.
Alle Tests sollten unbedingt im Seitenvergleich durchgeführt werden.
Tipp: Es empfiehlt sich, beim Test der vorderen Schublade am Kniegelenk zur Überprüfung der Stabilität des vorderen Kreuzbandes immer zunächst das hintere Kreuzband zu testen, z.B. über den Gravity-Sign-Test. Bei einer Läsion des hinteren Kreuzbandes würde der Tibiakopf nach dorsal abgleiten (dorsaler Durchhang). Dies würde vermehrtes Spiel beim Zug nach vorne beim Test der vorderen Schublade und somit fälschlicherweise eine Schädigung des vorderen Kreuzbandes vortäuschen.
Behandlung
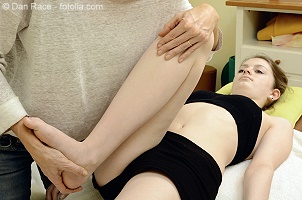 Hier steht die
Beseitigung der Funktionsstörung im Vordergrund. Dies kann durch Mobilisation, Manipulation, Weichteil- sowie
neuromuskuläre Techniken erfolgen.
Hier steht die
Beseitigung der Funktionsstörung im Vordergrund. Dies kann durch Mobilisation, Manipulation, Weichteil- sowie
neuromuskuläre Techniken erfolgen.
Nach der Untersuchung und den damit verbundenen Tests sollte sich für den Therapeuten ein Befund ergeben, der die Ursache für die Funktionsstörung offenlegt. Nun gilt es, den adäquaten Therapieansatz zu wählen. Dazu sollten Kenntnisse über sämtliche Krankheitsbilder der Gelenke und ihrer umgreifenden Strukturen vorhanden sein. Es macht wenig Sinn, den Patienten in mehreren Sitzungen an der falschen Struktur zu behandeln, weil die Befundung lückenhaft war.
Der Befund ergibt z.B. eine Gelenkstörung. Dies kann sowohl eine Hypermobilität (Überbeweglichkeit) als auch eine Hypomobilität (verminderte Beweglichkeit) sein. Bei der Hypermobilität empfiehlt sich eher eine stabilisierende Behandlungsweise. So sollte das koordinative Krafttraining seinen Platz in der Behandlung finden, um die inter- und intramuskuläre Abstimmung zu fördern. Hier bietet sich funktionelles Training innerhalb von Muskelketten an.
Bei der Hypomobilität sind eher die Mobilisation (Verbesserung des Gelenkspiels durch Traktion und Gleiten) und die Manipulation indiziert.
Ergibt der weitere Befund z.B. eine muskuläre Störung, so kann dies eine Hypertonie (Tonuserhöhung im Sinne einer Verspannung) sein, eine Verkürzung (durch Schonhaltung/Fehlhaltung) oder gar eine muskuläre Schwäche (Insuffizienz).
Bei der Hypertonie empfiehlt sich eine Tonusregulation innerhalb der Muskulatur mittels Weichteiltechniken zur Entspannung, z.B. sanfte Dehnungen oder Funktionsmassagen, wie sie u.a. im CYRIAX-Konzept zu finden sind.
Liegt eine Verkürzung vor, sollte eine Erhöhung der Elastizität durch Dehnungen des betroffenen Muskels erfolgen (Abb.). Es ist oftmals sinnvoll, bei Dehnungen auch die korrespondierenden Muskeln in der funktionellen Muskelkette genauer unter die Lupe zu nehmen und diese mitzubehandeln.
Wenn eine Insuffizienz der Muskulatur vorliegt, dann ist Kraft- und Koordinationstraining innerhalb der Muskelkette indiziert.
Techniken
Einem Manualtherapeuten stehen mehrere Behandlungstechniken zur Verfügung:
1. Traktion
Bei der Traktion entfernt der Behandler
mittels Zug zwei Gelenkflächen voneinander. Die Traktion unterteilt sich in drei Stufen, wobei die erste Stufe
(piccolo-Trak-tion) zunächst dazu dient, beide Gelenkspartner voneinander zu lösen, die Stufen 2 und 3 werden dann zur
Mobilisation eingesetzt.
2. Translation
Unter Traktionsstufe 1 werden beide
Gelenkspartner gegeneinander mobilisiert. Dies dient u.a. der Erweiterung der Gelenkkapsel und verbessert das
Gelenkspiel.
3. Dehnung
Fördert die Elastizität im Muskelverlauf (hier
sind Längsdehnungen, Querdehnungen, PIR-Techniken oder Kombinationen möglich).
4. Friktion/Oszillation/Vibration
Hierbei handelt es sich
um Technikerweiterungen, bei denen Impulse ins Gewebe gegeben werden. Dies dient der Verbesserung des Stoffwechsels
durch Förderung der lokalen Durchblutung. Friktionen kommen oft bei ligamentären Problemen zum Einsatz, aber auch bei
Schmerzen im Sehnenansatzbereich (sog. Ansatztendinosen) werden sie von vielen Therapeuten gewählt, z.B. beim
bekannten Tennisellenbogen (Epicondylitis lateralis). Meines Erachtens empfehlen sich Friktionen im
Sehnenansatzbereich bei dieser Diagnose allerdings nicht, in den meisten Behandlungsfällen äußern Patienten sogar eine
Verstärkung der Schmerzen. Es ist sicherlich sinnvoller, die betreffende Muskulatur (radialseitige Extensorenloge) im
Bereich des Muskelbauchverlaufes zu detonisieren und zu erweichen, um so den Zug von der Sehne am Knochen zu nehmen.
Bemerkenswert ist auch, dass oftmals Epicondylitiden zeitnah beidseits auftreten. Spätestens dann sollte zusätzlich
eine Untersuchung der HWS und der Nervenengpässe im cervico-brachialen Bereich erfolgen.
5. Kompression/Approximation
Hierbei werden Gelenkspartner bewusst angenähert, in der Osteopathie als „side of ease“ bekannt. Dies sorgt erstmal für eine Harmonisierung der unterschiedlichen Gewebe. Es empfiehlt sich, nicht einfach an einem Gelenk herum zu zerren, weil es sich nicht ausreichend bewegen lässt. Das führt häufig zu noch mehr Stress auf die bereits belasteten Gewebsstrukturen. Oft steckt eine schmerzbedingte Schonhaltung dahinter, und durch Mobilisation in den Schmerz kann sich diese noch verstärken, wenn der Patient dagegen hält.
Meiner Erfahrung nach zeigen sich gute Behandlungserfolge mittels Approximations- und Annäherungstechniken, die nicht zuletzt auch den Gelenkknorpel über Synoviaproduktion ernähren. Jedoch sei hier vermerkt, dass eine komplette Therapie nicht nur aus Approximationen bestehen sollte.
6. Mobilisation
Hier werden die Gelenke mehrmals passiv in die eingeschränkten Bewegungsrichtungen bewegt (repetitive movement). Dies kann zu einem späteren Behandlungszeitraum auch aktiv-assistiv erfolgen.
7. Manipulation
Mittels eines sanften Ruckes wird impulsartig eine Gelenksblockierung gelöst.
Es sei ausdrücklich darauf hingewiesen, dass die „chirotherapeutische Manipulation“ nur von Ärzten und Heilpraktikern durchgeführt werden darf (nur „große“ Heilpraktiker), da es sich offiziell um einen „Heilgriff“ handelt. Mittlerweile ist die Überlagerung der Begriffe manuelle Therapie, Chiropraktik, Chirotherapie und Osteopathie so schwammig, dass kaum noch ein Therapeut weiß, was er darf und was nicht, dabei ergänzen sich alle diese Behandlungsformen optimal im ganzheitlichen Therapiegedanken.
Indikationen und Kontraindikationen
Die Hauptindikation für die manuelle Therapie ist, wie bereits erwähnt, die Behandlung von reversiblen Funktionsstörungen.
Zu den Kontraindikationen zählen Gelenksentzündungen, Tumore, Osteosynthesen, nicht-belastungsstabile Frakturen, frische Traumen mit strukturellen Gelenksschädigungen (Einblutung, Ergüsse) sowie gelenksnahe Osteoporosen. Zusätzlich sollte im ersten Trimenon (erstes Schwangerschaftsdrittel) von Techniken im LWS- und Beckenbereich abgesehen werden.
 Jörg
Kronfeldt
Jörg
Kronfeldt
Physiotherapeut, Manualtherapeut, Sportphysiotherapeut, tätig im Therapiezentrum für
Physiotherapie und Ergotherapie Hamm
info@therapiezentrum-hamm.de

