Nicht nur im Praxisalltag, sondern auch im täglichen Leben kann man plötzlich mit einem medizinischen Notfall konfrontiert werden. Da jeder Bürger gesetzlich zur Hilfeleistung im Notfall verpflichtet ist, sollten das allgemeine Vorgehen und die Anwendung von Grundtechniken der Notfallmedizin von allen sicher beherrscht werden. Ärzten und Heilpraktikern obliegt insofern eine größere Verantwortung, da das Risiko für das Auftreten eines Notfalls im Rahmen ihrer Praxistätigkeit (abhängig vom angebotenen Methodenspektrum) erhöht ist und sie aufgrund ihrer Ausbildung Beschwerden diagnostizieren sowie deren Schwere einschätzen können. Im Sinne einer Patientensicherheit unterliegen sie ihrer gesetzlichen Fürsorge- und Sorgfaltspflicht.
Wird eine drohende Lebensgefahr erkannt, muss der Rettungsdienst sofort alarmiert werden (Tel. 112). Bis zum Eintreffen des Notarztes werden symptomspezifische Behandlungsmaßnahmen durchgeführt, um das Überleben des Patienten zu sichern. Bei der Notfall-Patientenversorgung hat sich seit einigen Jahren eine systematische Vorgehensweise bewährt: das A-B-C-D-E-Schema. Wie dieses aufgebaut und warum es sehr hilfreich ist, stelle ich in diesem Artikel vor.
NOTFÄLLE IN DER HEILPRAKTIKERPRAXIS
Als Notfall ist jegliche plötzliche Veränderung von Bewusstsein, Atmung und Kreislauf einzustufen. Dies kann auch in der Heilpraktikerpraxis passieren. So kann z. B.
während des Setzens einer Akupunkturnadel eine kurze Bewusstlosigkeit entstehen.
im Zuge einer Infusion das Auftreten einer Urtikaria oder von Schocksymptomen beobachtet werden (anaphylaktischer Schock).
ein plötzlicher heftiger Schmerz in der Herzgegend einsetzen.
Prinzipiell kann jeder internistische Notfall auch in der Heilpraktikerpraxis vorkommen, auch wenn es statistisch belegbar ist, dass dies seltener passiert. Dennoch sollten Sie immer auf typische Notfallsituationen vorbereitet sein, die mit den von Ihnen angewandten Behandlungsansätzen einhergehen können, damit Sie diesen lege artis begegnen können, v. a. wenn Sie invasiv arbeiten. Regelmäßige Fortbildung auf diesem Gebiet ist nicht nur sinnvoll, sondern allein aus Gründen Ihrer gesetzlichen Sorgfaltspflicht und zur eigenen Absicherung (Haftungsrisiko, Erstattungsfähigkeit) dringend empfohlen.
Kurzgefasst: „Notfallkompetenz“ sollte zum Praxisstandard gehören. Sie wird an vielen Stellen direkt oder indirekt vorausgesetzt. Ein Nachweis kann im Zweifel entscheidend sein.
GRUNDSÄTZLICHES VORGEHEN IM NOTFALL
1. Die Situation erfassen
Hierfür kann das S-S-S-Schema genutzt werden:
Szene: Beurteilung des Notfallortes, einer oder mehrere
Verletzte, z. B. Unfall
Sicherheit: Besteht Gefahr für Patient oder Helfer?
Situation: Erkrankung? Verletzung? Starke Blutung?
Zyanose?
2. Kontaktaufnahme und Bewusstseinslage feststellen
Richten Sie sich nach dem W-A-S-B-Schema:
Wach
Reaktion auf Ansprache
Reaktion auf Schmerz (gezielt/ungezielt)
Bewusstlos
3. Ist die Ersteinschätzung kritisch oder unkritisch?
Bei Bewusstlosigkeit, fehlenden Lebenszeichen oder starker Blutung ist die Einstufung kritisch. Die sofortige Alarmierung des Rettungsdienstes und die unverzügliche Durchführung lebensrettender Sofortmaßnahmen müssen erfolgen. Eine starke Blutung sollte, wenn möglich, sofort gestillt werden. Daher müssen die Techniken Druckverband und Abbinden beherrscht werden.
DAS A-B-C-D-E-SCHEMA
Im Folgenden gehen wir dieses Ablaufschema mal durch:
A – Atemwege frei?
Es wird, v. a. bei bewusstlosen Patienten, mit dem Esmarch-Handgriff der Mund geöffnet und auf Blut oder Fremdkörper kontrolliert. Fällt ein solcher im Rachenraum auf, wird versucht, diesen zu lösen, indem z. B. in Seitenlage stark zwischen die Schulterblätter geklopft wird. Bei Verdacht auf HWS-Trauma werden diese Maßnahmen vorsichtig durchgeführt.
B – Belüftung ausreichend?
Mit einer Hand an der Stirn/Haargrenze und der anderen Hand am Unterkiefer wird der Kopf des Patienten überstreckt. Der Ersthelfer führt sein Ohr in die Nähe von Mund und Nase des Patienten. Dabei beobachtet er den Thorax auf Bewegungen, hört, ob Atemgeräusche vorhanden sind, und fühlt, ob Ausatemluft an der Wange zu spüren ist.
Wenn die Belüftung vorhanden, aber gestört ist, werden weitere diagnostische Schritte, z. B. Auskultation, durchgeführt: Zyanose, veränderter Atemrhythmus, Atemgeräusche – all das führt den Therapeuten zum Leitsymptom. So zeigen etwa eine Zyanose und rasselnde Atemgeräusche ein Lungenödem an, was in jeweils angepassten Maßnahmen mündet, z. B. in spezieller Lagerung.
Wenn eine ungestörte Belüftung vorliegt, kann mit der CBeurteilung (Circulation) fortgefahren werden. Wenn keine Belüftung vorhanden ist (keine Lebenszeichen), wird ohne vorherige Pulskontrolle sofort mit den Wiederbelebungsmaßnahmen (Reanimation) begonnen: Man führt im Wechsel 30 Herzdruckmassagen und 2 Beatmungen durch. Die Herzdruckmassage sollte beim Erwachsenen ca. 5 cm tief und in einer Geschwindigkeit von ca. 120/Minute erfolgen. Nach jedem Druck sollte der Thorax ganz entlastet sein. Der Wechsel von Druckmassage zur Beatmung und zurück zur Druckmassage muss zügig erfolgen. Sind weitere Personen anwesend, kann man eine anweisen, die Druckmassage durchzuführen, und selbst die Beatmung übernehmen. Steht ein Defibrillator in näherer Umgebung, kann man eine Person beauftragen, das Gerät herbeizuschaffen. Sobald es am Notfallort ist, muss es unverzüglich angewendet werden. Dabei sind die nötigen Sicherheitsvorkehrungen zu beachten.
Die Wiederbelebungsmaßnahmen werden bis zum Erscheinen sicherer Lebenszeichen fortgeführt, d. h.
vom Patienten selbstständig ausgeführte Belüftung,
Puls fühlbar (eventuell gibt der Defibrillator „Puls vorhanden“ aus),
Patient wieder ansprechbar, oder bis zum Eintreffen des Rettungsdienstes.
C – Circulation
Sind die Atemwege frei (A) und ist die Belüftung vorhanden oder gesichert (B), sind weitere diagnostische Schritte angezeigt. Beurteilt werden:
Puls, (Frequenz, Qualität, Rhythmus)
Haut (Farbe, Feuchtigkeit, Temperatur, Quaddeln)
Nagelbett (verzögerte Füllung über 2 Sekunden = Mikrozirkulation gestört bei Schock)
Blutdruck (erniedrigt/erhöht)
Das Dasein mehrerer Symptome, z. B. Blässe, kalte und feuchte Haut, Puls 120 Schläge/Minute, Blutdruck 90 mmHg systolisch und Blutverlust, führt uns schließlich zum Leitsymptom „Schock“.
Merke: Das zusätzliche Auftreten von Schocksymptomen zeigt immer einen kritischen Zustand an und stellt eine Notarzt-Indikation dar. Sofortiger Notruf 112. Anschließend sind die lebensrettenden Maßnahmen, also Lagerung, Blutstillung, Wärmeerhaltung und Infusionstherapie, durchzuführen, bis der Rettungsdienst vor Ort ist.
Es versteht sich von selbst, dass die A-B-C-Beurteilung des Notfallpatienten immer wieder überprüft wird und notwendige Maßnahmen an Veränderungen angepasst werden. Ist der Patient nur bewusstlos und sind die Punkte A-B-C in Ordnung oder geeignete Erste-Hilfe-Maßnahmen durchgeführt worden, geht man zu den Punkten D-E und veranlasst ggf. zusätzliche Schritte.
D – Neurologische Diagnostik
Hier sind folgende Aspekte zentral:
Bewusstseinslage: Reaktion auf Ansprache, Schmerz oder keine Reaktionen?
Pupillen-Reaktion: auf Licht, Seitendifferenz (Hirndruck?), stecknadelkopfgroß (Opiatvergiftung?)
Nacken: steif beim Anheben des Kopfes (Encephalitis?)
Lähmungen: einseitig, beidseitig (Schlaganfall/Querschnitt?)
Krämpfe: tonisch/klonisch (Epilepsie?)
Blutzucker: unter 45 mg/dl (Hypoglykämie) oder über 400 mg/dl (Diabetisches Koma?)
E – Erweiterte Diagnostik
Beachten Sie abschließend folgende Parameter:
Temperatur: erhöht (Fieber, Hitzschlag?) oder unter 32 °C (Unterkühlung)
Feuer, Flammen, Flüssigkeit: Verbrennung, Verbrühung?
Schmerzen: Lage/Art, Intensität (z. B. akutes Abdomen?)
Ganzkörper-Trauma-Check: Knochen + Gelenke = Verletzung, Fraktur?
NOTFALLTECHNIKEN
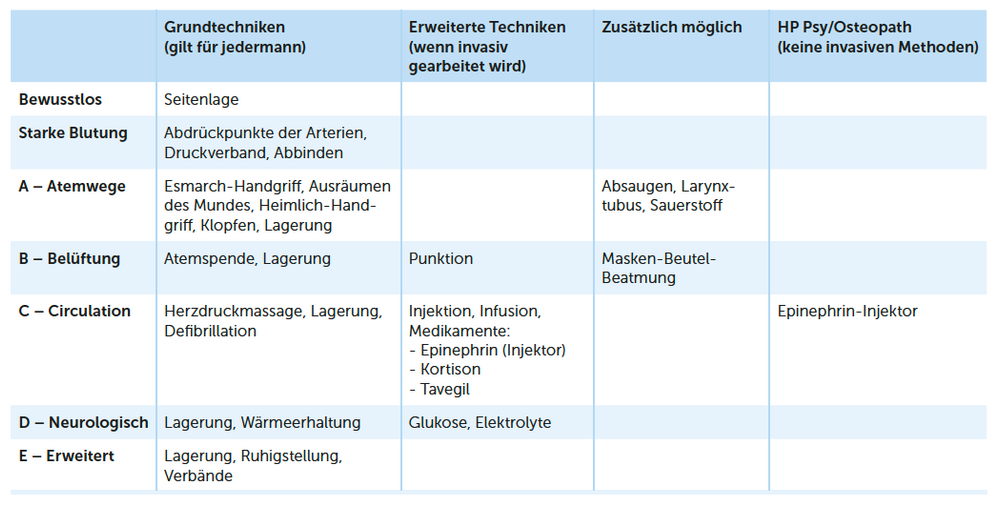
Die notfallmedizinischen Techniken, wie sie in Tab. 1 aufgeführt sind, muss jeder Heilpraktiker im Zuge seiner Sorgfaltsund Fürsorgepflicht beherrschen.
Wie und wo kann man diese lernen? Die Grundtechniken werden in jedem Erste-Hilfe-Kurs gelehrt und geübt. Eine spezielle Notfall-Schulung, wie sie von vielen Berufsverbänden als notfallmedizinisches Praxistraining angeboten wird, ist wichtig und notwendig, da „normale“ Erste-Hilfe-Kurse nur Grundtechniken vermitteln, aber den spezifischen Hintergrund des therapeutischen Praxisalltags nicht berücksichtigen. Sie werden juristisch häufig als nicht ausreichend betrachtet. Verlegen Sie sich daher auf regelmäßige Fortbildungen, die auf Ihren Beruf und Ihr Praxisprofil zugeschnitten sind. Wenn Sie noch freie Zeit haben, können Sie sich bei einer Rettungsdienst-Organisation als „Ehrenamtlicher“ bis zum Rettungssanitäter ausbilden lassen. Dies ist bis auf ein paar Dienststunden kostenlos.
NOTFALLMEDIKAMENTE
Epinephrin-Autoinjektoren in Packungsgrößen von einer Einheit zur einmaligen parenteralen Anwendung sind für eine Notfallbehandlung schwerer anaphylaktischer Reaktionen beim Menschen bis zum Eintreffen des Rettungsdienstes seit dem 01.03.2011 von der Verschreibungspflicht ausgenommen. Dasselbe gilt für Dexamethason(-dihydrogenphosphat) zur einmaligen parenteralen Anwendung in wässriger Lösung in Ampullen oder Fertigspritzen mit 40 mg Wirkstoff und für bis zu maximal drei Packungseinheiten. Diese Regelung soll auch Heilpraktikern geeignete Arzneimittel verfügbar machen, falls z. B. durch eine neuraltherapeutische Anwendung in ihrer Praxis anaphylaktische Reaktionen ausgelöst werden.
Heilpraktiker können diese Arzneimittel in der Apotheke gegen Vorlage ihrer „Erlaubnis zur berufsmäßigen Ausübung der Heilkunde ohne Bestallung“, des Personalausweises sowie unter Nennung des Anwendungszweckes erwerben.
Darüber hinaus sind folgende Präparate ohne Verschreibungspflicht in jeder Apotheke erhältlich:
500 ml Ringer-Laktat oder NaCI 0,9% (kristalloide Infusion-Lösungen)
Tavegil, 2 ml Ampullen (Antihistaminikum)
Glucose 20%, 10 ml Injektionslösung

Psychische Notfälle: Krisenintervention und Sofortmaßnahmen
- Krisenintervention praxisnah erlernen
- Unterricht durch erfahrene Expertinnen und Experten
- Wertvolle Kenntnisse für Ihre therapeutische Praxis

Notfälle in der Praxis – Workshop
- Praxisnahes Notfalltraining für Ihre Sicherheit
- Offizieller Nachweis relevanter Notfallkompetenz
- Lernen Sie direkt von erfahrenen Experten

Notfall, was tun? Auffrischung für Fachkräfte in Gesundheitsberufen
- Praxisnahe Notfallkompetenz für Ihren Arbeitsalltag
- Training durch erfahrene medizinische Fachdozenten
- Sichere Handlungsabläufe und aktuelle Kenntnisse auffrischen

Notfallmedizin/ Notfälle in der Naturheilpraxis – Kompaktkurs
- Praktische Notfallmaßnahmen direkt umsetzbar
- Intensive Wissensvermittlung von erfahrenen Fachkräften
- Mehr Sicherheit für Ihren Praxisalltag und die Prüfung

Notfallmedizin und Notfälle in der Naturheilpraxis - Grundlagen
- Praktische Notfallmedizin für den Alltag
- Lernen Sie von erfahrenen Fachdozenten
- Rechtliche und medizinische Grundlagen verständlich erklärt
FALLSTUDIE
Ein Patient reagiert plötzlich auf eine laufende Infusion. Sein Gesicht ist geschwollen, am Arm ist eine Urtikaria zu erkennen. Sofort wird die Infusion gestoppt. Der Zugang zur Vene wird belassen. Da der Patient mit dem Therapeuten spricht, ist die erste Einschätzung: nicht kritisch. Im Rahmen der A-B-CÜberprüfung zeigt sich ein B-Problem in Form von Dyspnoe mit leichter Zyanose sowie ein deutliches C-Problem: Puls 120/Minute, Blutdruck 80 mmHg systolisch, kalter Schweiß. Nun lautet die Einschätzung: kritisch. Die Alarmierung des Rettungsdienstes (112) mit der Diagnose „Anaphylaktischer Schock“ erfolgt umgehend. Jetzt ist schnelles Handeln geboten. Das erste Mittel der Wahl ist Epinephrin und wird sofort mit dem Autoinjektor verabreicht.
Spätestens jetzt wird der Patient flach mit erhöhten Beinen gelagert. Um den Kreislauf zu verbessern, wird eine neue Elektrolyt-Infusion mit neuem Infusionssystem an den vorhandenen Zugang angeschlossen und verabreicht. Erst jetzt werden Dexamethason und das Antihistaminikum Tavegil langsam über das Zuspritzventil der Verweilkanüle gegeben.
Durch ständige A-B-C-Überwachung wird jegliche Veränderung wahrgenommen. Angepasst daran erfolgen die jeweils notwendigen Maßnahmen.
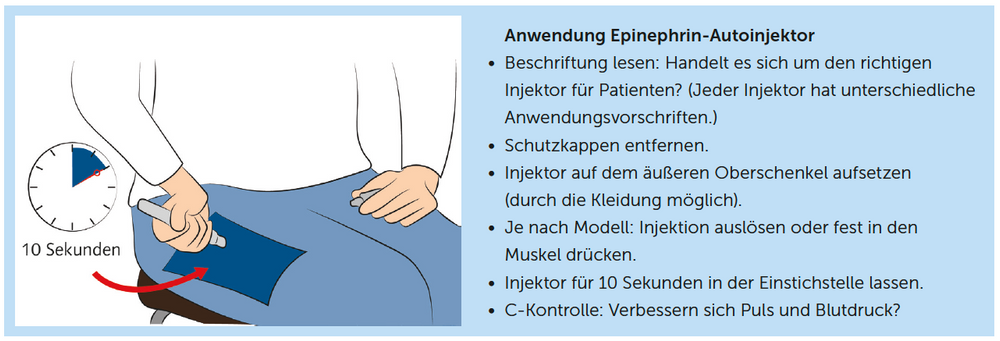

Tab. 2 gibt einen Überblick, wie Sie vorgehen sollten, falls es zu einer Veränderung des Zustands Ihres Patienten kommt.
Im beschriebenen Fall verbessert sich durch das besonnene und kompetente Handeln des Therapeuten die Kreislaufsituation des Patienten: Puls 110/Minute, Blutdruck 100 mmHg systolisch, die Atmung beruhigt sich. Als der Notarzt nach 12 Minuten eintrifft, werden ihm die Symptome, die durchgeführten Maßnahmen, die verabreichten Medikamente und der Verlauf berichtet. Der Patient wird zur Überwachung in die Klinik gebracht.
Wichtig: Bei einem anaphylaktischen Schock werden durch die Freisetzung von Histamin und anderen Mediatoren eine Durchlässigkeit der Gefäßwände, Vasodilatation und Engstellung der Bronchien bewirkt. Daher ist Epinephrin das erste Mittel der Wahl, weil es alle drei Effekte sofort kompensiert.
Da Dexamethason bei i.v.-Injektion ca. 30 Minuten bis zur Wirkung benötigt, wird es erst anschließend verabreicht.
FAZIT
Heilpraktiker müssen Notfälle erkennen, das individuelle weitere Vorgehen souverän beherrschen und grundlegende wie auch erweiterte notfallmedizinische Techniken sicher durchführen können. Mit einer entsprechenden Schulung, welche die besondere Stellung des Therapeuten berücksichtigt und idealerweise auf sein spezifisches Methodenprofil abgestimmt ist, wird es leichter, Notfälle in der Praxis zu meistern und zum Wohle des Patienten das Nötige zu tun.


