Wo beginne ich die Therapie?
Bei Craniomandibulärer Dysfunktion (CMD) sind die vom Patienten lokalisierten Schmerzen und die Ursachen derselben (eigentlicher Läsionsort) zu 90% nicht an der gleichen Stelle zu finden. Die Wirbelsäule bis hinauf zum Kiefergelenk bildet ein myofasziales Kontinuum, was bei Dysfunktionen offensichtlich wird, denn diese müssen immer von anderen Systemen kompensiert werden. Eine Achsenfehlstellung der Wirbelsäule führt zwangsläufig zu Fehlbelastungen der Gelenke in den Extremitäten (Knie- und Sprunggelenk), was ebenso eine Auswirkung auf das Kiefergelenk hat.
Neurologisches Erklärungsmodell
 Kleinhirn,
Bogengänge im Ohr, Augen und Propriozeptoren (Golgi-Sehnenapparat) sind ständig bemüht, die Orientierung des Körpers
im Raum sicherzustellen. Um das Gleichgewicht zu erhalten, sollten die Augen immer parallel zum Horizont ausgerichtet
sein. Jegliche Irritation der in den verschiedenen Rotationszentren des Körpers liegenden Gelenke wird automatisch von
anderen, meist weiter kaudal liegenden Rotationszentren kompensiert. Aufgrund der Hypo- oder Hypermobilität der
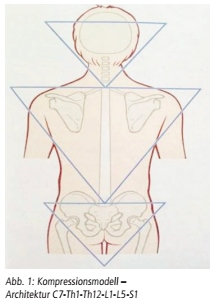
lokalen Segmente (C7 hypermobil, Th1 und Th12 hypomobil, L1 und L5 hypermobil, S1 hypomobil, s. Abb. 1) resultieren
segmentale Irritationen. Verspannungen und Schmerzen sind „vorprogrammiert“.
Kleinhirn,
Bogengänge im Ohr, Augen und Propriozeptoren (Golgi-Sehnenapparat) sind ständig bemüht, die Orientierung des Körpers
im Raum sicherzustellen. Um das Gleichgewicht zu erhalten, sollten die Augen immer parallel zum Horizont ausgerichtet
sein. Jegliche Irritation der in den verschiedenen Rotationszentren des Körpers liegenden Gelenke wird automatisch von
anderen, meist weiter kaudal liegenden Rotationszentren kompensiert. Aufgrund der Hypo- oder Hypermobilität der
lokalen Segmente (C7 hypermobil, Th1 und Th12 hypomobil, L1 und L5 hypermobil, S1 hypomobil, s. Abb. 1) resultieren
segmentale Irritationen. Verspannungen und Schmerzen sind „vorprogrammiert“.
Wenn die Belastung höher ist als die Belastbarkeit
Folgende Gründe können zu einer verminderten physiologischen Belastbarkeit führen:
- reduzierter ROM (range of motion) der kommunizierenden Gelenke
- pathologische Ausweichbewegungen und axiale Fehlbelastungen an Beinen und Wirbelsäule (O-Beine, X-Beine, Hyperlordose etc.)
- viszerale Organdysfunktionen (z.B. Organsenkung von Magen, Uterus oder Blase)
- Narbenstörung
- Störfelder (chronische Entzündungen), z.B. Parodontose, Colitis ulcerosa, Zystitis bei Frauen, Prostatitis
- ungeeignete Schuhe bei intensiven sportlichen Belastungen
Die ventrale aszendente myofasziale Kette
Nun beginnt die Forschungsarbeit. Wir suchen den „Hauptverantwortlichen“ für die Beschwerden, also die Ursache (Causa). Wie bereits erwähnt, existieren mehrere Rotationsketten, aber für die Entstehung von Dysfunktionen im Körper ist die ventrale aszendente Kette am häufigsten verantwortlich. An einem Beispiel aus der Praxis möchte ich das näher beschreiben.
Nehmen wir an, ein Patient hat sich beim Wandern ein zunächst harmloses Distorsionstrauma zugezogen (Supination, keine Komplikationen, keine Bänderruptur). Der Körper reagiert mit einer physiologischen Ausweichbewegung, um den Schmerz und die Belastung des betroffenen Beines zu reduzieren. Im Fokus stehen Musculus peroneus longus (langer Wadenbeinmuskel) und die lokalen Bänder. Sie steuern den Fuß entgegen der Supination in Eversion, also nach außen und oben.
Dies ist zunächst nicht dramatisch – da der M. peroneus longus aber am Fibulaköpfchen inseriert, verursacht er dort dessen Drehung nach außen und kaudal mit der Tendenz zur Fixierung in dieser Position. Hier beginnt das Problem mit der myofaszialen Kette. Es kommt zur berühmten Schonhaltung mit folgendem „Worst-Case-Szenario“:
Der Verletzungsmechanismus hinterlässt sehr häufig Fehlstellungen und „Blockaden“ des unteren Sprunggelenkes (Talus in Extension-Lateralkippung), des Mittelfußes und Kniegelenkes.
Von unten (via Sprunggelenk, Außenseite) zieht der M. peroneus longus das Fibulaköpfchen vermehrt in Außenrotation (AR). Damit bewegt sich auch das gesamte Kniegelenk um bis zu 5 Grad in AR.
Von oben (ausgehend vom Ilium über das Hüftgelenk via Trochanter major) reagiert auf den Zug des M. peroneus automatisch der Tractus iliotibialis mit seiner Ansatzstelle am Fibulaköpfchen. Das Knie wird vermehrt nach kranial und in AR gezogen.
Das betroffene Bein bzw. Kniegelenk wird biomechanisch in eine Fehlstellung gezwungen (Genu valgum, X-Bein-Stellung).
Arthrokinematisch wird auch der Tractus iliotibialis, der das Kniegelenk mit dem Hüftgelenk verbindet, in stärkere Außenrotation und Abduktion (ABD) gebracht.
 Nun dauert es
nicht mehr lange, bis auch der M. piriformis reagiert, da er die neurologische Fehlinformation bekommt, Femur inkl.
Ilium nach außen ziehen zu müssen (s. Abb. 2).
Nun dauert es
nicht mehr lange, bis auch der M. piriformis reagiert, da er die neurologische Fehlinformation bekommt, Femur inkl.
Ilium nach außen ziehen zu müssen (s. Abb. 2).
Die ersten lokalen Folgen können sein:
- Knieschmerzen auf der Innenseite, sowohl unter Belastung als auch in Ruhe
- Insertionstendopathien am Trochanter major (rezidivierende Schleimbeutelentzündung)
- Piriformis-Syndrom mit Einklemmungssymptomatik des N. ischiadicus sowie N. gluteus inferior et cutaneus mit lokalen Beschwerden (Gluteusschmerz beim Sitzen und Laufen)
Da der zunehmend irritierte M. piriformis Ilium und Femur nach außen zieht, reagiert auch der M. iliopsoas und „zwingt“ das gesamte Ilium nun nach ventral-kaudal. Dementsprechend kommt es zu einer arthrokinematischen Fehlsteuerung der ISG (Iliosakralgelenke), was zu häufig wiederkehrenden „Blockaden“ und lokalen Schmerzen führt.
Da das Ilium jetzt permanent nach ventralkaudal gezogen wird, folgt zwangsläufig die Reaktion des M. quadratus lumborum nach dorsal-kranial, um der Bewegung des Ilium (fehl-)kompensatorisch in Richtung 12. Rippe entgegenzuwirken, was zu einer neurologischen Fehlsteuerung und zur Fixierung führt.
Da der M. latissimus dorsi anatomisch via Fascia thoracolumbalis über dem M. quadratus lumborum verläuft, wird dieser genauso informativ fehlgesteuert. Damit zieht er den Schultergürtel in AR-ABD, es entsteht die Symptomatik einer Scapula-Dyskinesie (laterale Schulterschmerzen, Impingement-Syndrom).
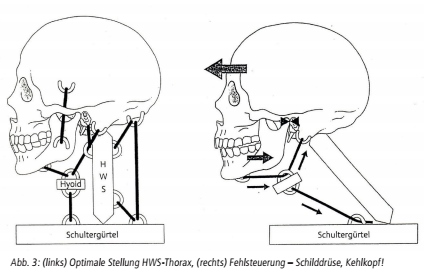
Die kurzen und langen Nackenmuskeln, die den Kopf mit dem Schultergürtel verbinden, antworten, ebenso neurologisch fehlgesteuert, mit vermehrtem Zug nach hinten, ähnlich wie Zügel an einer Kutsche. Daraus resultiert ein unphysiologisches translatorisches Gleiten des Kopfes nach ventral auf Höhe C3-C4 (Os hyoideus, Kehlkopf, s. Abb. 3), was via fehlgesteuerter lokaler Muskeln (M. omohyoideus und M. thyroideus) zu lokalen Reizungen wie Schluckstörungen oder Schilddrüsenirritation führen kann.
Da die Segmente C3-C4 zum ventralen Gleiten neigen, kann dies auch zu lokalen Reizungen des N. phrenicus führen, der bekanntlich das Diaphragma motorisch innerviert. Das bedeutet, dass eine Fehlsteuerung der Segmente C3-C5 Irritationen und Fehlregulationen sowohl des Diaphragmas als auch via Lig. sternopericardiacum (verbindet Herzbeutel und Brustbein) Störungen wie Kurzatmigkeit, oberflächliche Atmung oder Herzirritationen, z.B. Extrasystolen, bewirken kann.
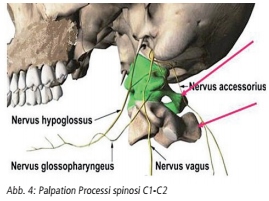
Als Antwort auf die Kopfbewegung nach vorne reagieren die occipitalen Gelenke C0-C1 (Atlas-Axis) mit Zug nach dorsal gegenüber dem Occiput via Lig. atlantooccipitalis. Da es sich bei dieser Region um einen anatomischen Engpass handelt, kann es zu Reizungen der nervalen Strukturen kommen: Betroffen sind N. vagus, N. accesorius und N. glossopharyngeus. Es können lokale Symptome entstehen, z.B. Kopfschmerzen, Nackenverspannungen, Tinnitus, oder via N. vagus eine Fernsymptomatik mit z.B. Verdauungsbeschwerden, vegetativer Dystonie, urogenitalen Beschwerden.
Und das alles „nur“ wegen eines harmlosen Distorsionstraumas, das inzwischen schon längst vergessen worden ist. Was aber hat das nun mit dem Kiefergelenk (TMG) bzw. der Craniomandibulären Dysfunktion zu tun?
Die ventrale deszendente Kette
In der Osteopathie existiert die empirisch gefundene Hypothese, dass der Körper bei einem Distorsionstrauma im Sprunggelenk (OSG) einen osteoartikulären Gegenregulationsversuch startet, indem er über die diversen Rotationszentren Bewegungen in die Gegenrichtung der Distorsion steuert.
Nach einem Distorsionstrauma (OSG rechts) kommt es somit zur Laterotrusion der TMG nach links, was wiederum eine Lateralrotation des Hyoideus nach links mit sich bringt. Die resultierende Hypertonie des M. digastricus venter posterior links zieht den Occiput in eine Lateralflexion nach links und Rotation nach rechts.
 Diese
„physiologische Notfalllösung“ und damit das (Fehl-)Regulationsbestreben wird auch der M. sternocleidomastoideus
unterstützen, weil der N. accesorius im Foramen jugulare durch seinen anatomischen Verlauf in der Mandibula irritiert
wird. Weitere lokale Kompensationsmechanismen werden aktiviert, z.B. eine Hyperaktivität des M. obliquus superior auf
der Gegenseite, was eine Lateralflexion des Kopfes nach rechts und eine Rotation nach links verursacht (diese
Fehlstellung ist palpierbar an den Processi spinosi C1-C2, s. Abb. 4).
Diese
„physiologische Notfalllösung“ und damit das (Fehl-)Regulationsbestreben wird auch der M. sternocleidomastoideus
unterstützen, weil der N. accesorius im Foramen jugulare durch seinen anatomischen Verlauf in der Mandibula irritiert
wird. Weitere lokale Kompensationsmechanismen werden aktiviert, z.B. eine Hyperaktivität des M. obliquus superior auf
der Gegenseite, was eine Lateralflexion des Kopfes nach rechts und eine Rotation nach links verursacht (diese
Fehlstellung ist palpierbar an den Processi spinosi C1-C2, s. Abb. 4).
Konsequenz für die Praxis
Ein Patient, der bei der Erstuntersuchung und Befundung von Schmerzen in vielen Körperteilen berichtet, setzt den lokal denkenden Therapeuten unter Druck. Ein Therapeut, der osteopathisch handelt und myofaszial denkt, erkennt sofort ein Dysfunktionsmuster.
CMD-Patienten berichten oft, dass sie kein passendes Kopfkissen finden (nachdem sie 30 verschiedene in allen Preislagen getestet haben) und klagen über Nackenschmerzen am Morgen, die sich unter Stress verschlimmern. Eine reduzierte Bisshöhe führt zu translatorischem Kopfgleiten nach vorn, das wiederum zu einer beidseitigen Hypomobilität und reduzierter Rotationsfähigkeit der Halswirbelsäule.
Eine Rückneigung des Kopfes ist nur unter Schmerzen möglich. Die Lendenwirbelsäule antwortet kompensatorisch mit einer vermehrten Lordose und Hypomobilität des Rumpfes in Flexion.
Osteopathisch denkende Therapeuten legen zahnärztliche Plättchen (Druckpapier zur Überprüfung, ob Druck und Zahnhöhe des Gebisses stimmen) zwischen die Zähne und testen anschließend Beweglichkeit in Rotation und Seitenneigung, ob und wie sich die Situation verbessert. Mit diesem einfachen Test können die „reduzierte Substanz“ und gleichzeitig die Auswirkung einer kieferorthopädischen Schiene kontrolliert werden.
Hypothetische Frage: Sind die Fehlstellung und ein erhöhter intraartikulärer Druck im TMG und damit auch die erzeugte erhöhte Kompression des Discus articularis verantwortlich dafür, dass die Wirbelsäule kompensatorisch die „Haltung eines alten Menschen“ einnimmt? Oder zwingt die verstärkte thorakale Kyphose das TMG in eine Fehlstellung bzw. Fehlfunktion?
Diagnostik und Therapie
In der Orthopädie und Osteopathie existieren viele objektive Tests, die eine mehr oder weniger große Validität wie auch eine hohe Reliabilität haben. Der Beinlängentest nach Derbolowski bringt erste brauchbare Informationen über den Zustand des Beckens in Bezug auf das Kiefergelenk. So kann man anfangs im Vergleich der Positionen „ohne Biss“ und „zugebissen“ oft einen deutlichen Längenunterschied feststellen, der sich nach der osteopathischen Behandlung nicht mehr zeigt.
Um einen Therapieerfolg langfristig aufrechtzuerhalten, ist es wichtig, die Behandlung in Phasen einzuteilen und ursachenorientiert vorzugehen. Phase 1 beginnt mit der Therapie der primären Läsion. Als erstes wird das Kiefergelenk behandelt. Hierfür konzentriert man sich auf das Hyoideum, das Diaphragma oris, die Distraktion des Os temporalis und die craniosakrale Behandlung der SynchondrosisSpheno-Basilaris. (s. Abb. 5)
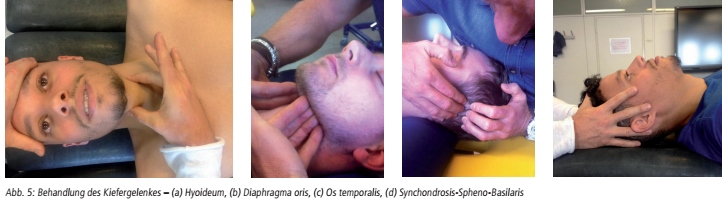
 Wenn Phase 1
erfolgreich abgeschlossen wurde, werden in Phase 2 die Dysfunktionskette sowie alle Kompensationen unter dem Aspekt
„bewegungsinduzierte Analgesie und Beweglichkeit“ mit speziellen Kräftigungs- und Beweglichkeitsübungen ausbalanciert.
Hierfür bieten sich verschiedene Yoga-Asanas an (vgl. Abb. 6).
Wenn Phase 1
erfolgreich abgeschlossen wurde, werden in Phase 2 die Dysfunktionskette sowie alle Kompensationen unter dem Aspekt
„bewegungsinduzierte Analgesie und Beweglichkeit“ mit speziellen Kräftigungs- und Beweglichkeitsübungen ausbalanciert.
Hierfür bieten sich verschiedene Yoga-Asanas an (vgl. Abb. 6).
Fazit
Bevor der Zahnarzt den „Biss“ ermittelt und der Kieferorthopäde eine Schiene anfertigt, sollten manualtherapeutisch alle myofaszialen Ketten (aszendent und deszendent) behandelt und der Atlas ausbalanciert werden. Bei Bedarf kann auch mittels chiropraktischer HVLA-Techniken (high velocity low amplitude) eine „Neujustierung“ erfolgen. Eine interdisziplinäre Weiterbildung, welche die Zusammenarbeit zwischen Kieferorthopäden, Zahnärzten und Therapeuten stärkt, ist dahingehend absolut erforderlich. So kann am besten ermittelt werden, wann eine osteopathische Intervention sinnvoll oder notwendig ist.
 Adnan
Ibrahimovic
Adnan
Ibrahimovic
B.Sc. Gesundheitswissenschaften, Physiotherapeut mit Schwerpunkten Osteopathie und
Traditionelle Chinesische Medizin
info@medical-movement.de
Literatur-Tipps
- Dorothea Prodinger-Glöckl: CMD in der Osteopathie. Haug Verlag
- TW. Myers: Anatomy Trains – Myofasziale Leitbahnen. Urban & Fischer Verlag/Elsevier GmbH
- DG. Simons, JG. Travell, LS. Simons: Handbuch der Muskel-Triggerpunkte. Urban & Fischer Verlag/Elsevier GmbH

